Inhoud
Motiverende gespreksvoering
Samenvatting
Motiverende gespreksvoering (MGV), ontwikkeld door Miller en Rollnick (2014), is een gespreksstijl die systematisch aandacht besteedt aan de motivatie voor gedragsverandering. Bereidheid tot veranderen is niet vanzelfsprekend bij problemen met alcohol- en drugsgebruik (waarvoor motiverende gespreksvoering ontwikkeld werd), maar ook niet bij veel ander gezondheidsgedrag. Motiverende gespreksvoering verspreidt zich thans in veel sectoren van de geestelijke en somatische gezondheidszorg, en is ook daar in een reeks van studies effectief gebleken. De uitgangspunten en strategieën van motiverende gespreksvoering worden in dit hoofdstuk uiteengezet, evenals recent empirisch onderzoek, toepassingen en beperkingen.
Inleiding
Mevrouw de Vries is in behandeling voor haar angstklachten en blijkt iedere dag enkele glazen wijn te drinken als copingstrategie voor haar angstklachten. De behandelaar legt mevrouw de Vries uit dat het drinken van alcohol negatieve effecten heeft op haar angstklachten en op haar behandeling. Hij benadrukt het belang om te stoppen met drinken in het kader van haar angstklachten en adviseert haar dan ook de komende vier weken niet te drinken. Tijdens het volgende gesprek constateert behandelaar dat mevrouw de Vries toch weer gedronken heeft, hoewel zij aangeeft echt van haar angstklachten af te willen.
De behandelaar is overtuigd van het belang van stoppen met drinken. Echter, de vraag of mevrouw de Vries ook bereid is om te veranderen, ertoe in staat is en of het nú het juiste moment is om te stoppen met drinken heeft de behandelaar niet gesteld.
Wat is precies motivatie voor gedragsverandering? Het is in ieder geval niet simpelweg de uitkomst van een optelsom van objectieve positieve en negatieve gevolgen van het gedrag. De waarde die de cliënt hecht aan de gevolgen van gedrag hoeven niet samen te vallen met wat de behandelaar belangrijk vindt. Zo zijn positieve gevolgen voor de gezondheid, bijvoorbeeld een betere lichamelijke conditie als gevolg van stoppen met drinken, niet voor iedereen het hoogste goed. Ondanks de negatieve langetermijngevolgen kan ongezond gedrag als te veel alcohol drinken vaak lekkerder, prettiger of aantrekkelijker zijn dan géén alcohol drinken. Het feit dat mevrouw de Vries toch weer alcohol is gaan drinken, is niet het gevolg van een tekort aan inzicht, wilskracht of motivatie. Het is een gevolg van gebrekkige controle over haar drinkgewoonte, die wordt uitgelokt door prikkels in de omgeving.
Motivatie om te stoppen met drinken is niet onveranderlijk, gewoonten kunnen veranderen. Op die verandering is invloed uit te oefenen, ook door behandelaars. MGV is daar op gericht. Onder de titel Motiverende gespreksvoering: Mensen helpen veranderen publiceerden Miller en Rollnick (2014) recent de derde editie van deze door hen ontwikkelde methodiek. Als uitwerking van het oorspronkelijke artikel van Miller uit 1983 verschenen eerdere edities in 1991 en 2002. MGV is ontwikkeld vanuit het werken met cliënten met problematisch middelengebruik, maar is inmiddels van toepassing gebleken in tal van situaties waarin gedragsverandering het doel is.
Wat is motiverende gespreksvoering?
Motiverende gespreksvoering is een op samenwerking gerichte, doelgerichte gespreksstijl met bijzondere aandacht voor verandertaal. De methodiek heeft als doel de persoonlijke motivatie en het commitment voor een bepaalde verandering te versterken, en wel door het ontlokken en verkennen van iemands eigen redenen om te veranderen, in een sfeer van acceptatie en compassie.
Motiverende gespreksvoering wordt soms in een adem genoemd met oplossingsgerichte therapie en socratisch motiveren. Hoewel alle drie de methoden zijn gericht op het begeleiden van mensen bij verandering, verschillen ze van elkaar. De doelstelling van oplossingsgerichte therapie is de cliënt strategieën te ontlokken hoe deze kan veranderen en niet zozeer waarom hij zal veranderen (Lewis & Osborn, 2004). Anders dan motiverende gespreksvoering is socratisch motiveren non-directief: de ambivalentie van de cliënt wordt onderzocht, waarbij voors en tegens van verandering evenveel aandacht krijgen. Motiverende gespreksvoering is directief in die zin dat specifiek verandertaal wordt ontlokt. Uit effectonderzoek naar motiverende gespreksvoering blijkt dat juist dít een voorspeller is van verandering.
Motiverende gespreksvoering is een samenspel van houding, uitgangspunten, gespreksvaardigheden en bewust gekozen strategieën om cliënten te begeleiden tijdens hun veranderproces.
Spirit
Motiverende gespreksvoering past als cliëntgerichte gespreksstijl binnen de lange traditie van de cliëntgerichte zorg. Ze sluit ook aan bij de hernieuwde aandacht die er de laatste jaren is in de geestelijke gezondheidszorg voor de therapeutische relatie en de werkzame elementen hiervan binnen de behandeling (Norcross & Wampold, 2011). De spirit van MGV, ofwel het perspectief van waaruit een gesprek wordt gevoerd, bevat elementen die als belangrijke onderdelen van de therapeutische relatie worden gezien. Volgens Miller en Rollnick (2014) zijn de kernelementen van de spirit: partnerschap, acceptatie, compassie en ontlokken (zie figuur 1).
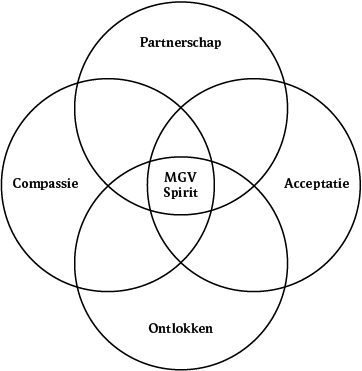
Figuur 1 Spirit van motiverende gespreksvoering
Partnerschap
Partnerschap betekent dat de cliënt en de behandelaar samenwerken als partners. Beiden zijn experts op hun eigen terrein: de professional op zijn werkgebied, de cliënt wat betreft zijn eigen levensgeschiedenis, omstandigheden, voorkeuren en drijfveren om al dan niet te veranderen.
Acceptatie
Dit kernelement gaat uit van een accepterende grondhouding. De cliënt wordt aanvaard zoals hij is. Hierbij speelt accurate empathie een belangrijke rol. De behandelaar probeert de gevoelens en perspectieven van de cliënt te begrijpen zonder dat hij oordeelt, bekritiseert of beschuldigt. Hoewel de behandelaar een aanvaardende houding heeft, betekent dat niet dat hij met alles instemt of goedkeurt. Hij kan met de cliënt van mening verschillen, en dat ook benoemen, maar hij luistert met respect naar de cliënt. Acceptatie betekent wel dat de behandelaar de autonomie van de cliënt respecteert en ondersteunt. Zolang de cliënt in staat is zelf beslissingen te nemen, is het ook aan de cliënt om deze te nemen: de cliënt is vrij zijn eigen weg te kiezen. De nadruk ligt dan ook op de eigen verantwoordelijkheid en keuzevrijheid van de cliënt. Ten slotte betekent acceptatie ook dat de behandelaar de sterke kanten en inzet van de cliënt erkent. In het gesprek wordt de nadruk gelegd op de kracht en inspanningen van de cliënt. De behandelaar streeft ernaar dat de cliënt meer vertrouwen krijgt in eigen kunnen om met hindernissen om te gaan en daadwerkelijk verandert.
Compassie
Compassie houdt in dat de behandelaar zich actief inzet voor het welzijn en de behoefte van de cliënt. Hij handelt vanuit het belang van de cliënt en niet vanuit zijn eigen belang.
Ontlokken
Bij MGV gaat de behandelaar op zoek naar de eigen motieven voor verandering, door te vragen naar de doelen, waarden en zienswijzen van de cliënt. Er wordt van uitgegaan dat ieder mens persoonlijke doelen, waarden of dromen heeft. Het is voor de behandelaar de uitdaging hierbij aan te sluiten en het al aanwezige veranderpotentieel bij de cliënt te activeren.
Processen
In MGV worden vier processen onderscheiden in het begeleiden van gedragsverandering (zie figuur 2). Die vier processen zijn: engageren, focussen, ontlokken en plannen. De processen zijn opeenvolgend, repeterend en elkaar ondersteunend. Dit betekent dat er in een motiverend gesprek altijd eerst de nadruk wordt gelegd op engageren, dat wil zeggen op het opbouwen van een werkrelatie. Wanneer die er is, wordt er samen met de cliënt een focus bepaald: welk veranderthema komt centraal te staan? Tijdens het focussen, het tweede proces, worden de klachten verhelderd en geprioriteerd. De behandelaar en cliënt komen in gezamenlijkheid tot een overeengekomen behandeldoel. Ook in dit tweede proces blijft de werkrelatie van belang. Als er overeenstemming is over het veranderdoel, ontlokt de behandelaar met betrekking tot dit doel vervolgens verandertaal aan de cliënt. De behandelaar zet interventies in om zowel het belang van als het vertrouwen in veranderen bij de cliënt te vergroten. Tijdens het ontlokken moet de focus van het gesprek duidelijk zijn. Soms is dat niet zo, en hebben de behandelaar en cliënt geen overeenstemming over het doel van de cliënt. Dan gaat de behandelaar terug naar het proces focussen. Als wel duidelijk is wat de cliënt wil veranderen en hij een keuze maakt (bijvoorbeeld stoppen met het alcoholgebruik), begeleidt de behandelaar de cliënt verder in het proces plannen. In dit proces staat het vormgeven van veranderafspraken en het versterken van commitment aan deze afspraken centraal. Alle vier de processen zijn onderdeel van motiverende gespreksvoering. Echter, in behandelingen waarin de behandelaar en de cliënt het proces van plannen niet bereiken (wanneer de cliënt bijvoorbeeld de keuze maakt om te blijven drinken), is er ook sprake van motiverende gespreksvoering. Tijdens de vier processen wordt gebruikgemaakt van de volgende gespreksvaardigheden: open vragen stellen, reflectief luisteren, bevestigen, samenvatten, en het geven van informatie en advies met toestemming (ORBSI). Afhankelijk van het proces worden deze gespreksvaardigheden strategisch ingezet.

Figuur 2 Vier processen van motiverende gespreksvoering
Engageren
Engageren is het proces van het opbouwen en onderhouden van een werkrelatie. Het is de uitdaging voor de hulpverlener om niet te snel informatie te willen verzamelen ('Hoeveel drinkt u op een normale dag?'), het probleem te definiëren ('Alcohol is een manier om met stress om te gaan.') of vanuit zijn deskundigheid de cliënt te willen helpen met het aanbieden van zijn expertise ('Als u trek hebt, zou naar muziek luisteren u kunnen helpen'). De hulpverlener verkent de voor de cliënt belangrijke dilemma's. Waar nodig worden de waarden en kerndoelen van de cliënt geëxploreerd. Door open vragen te stellen en te reflecteren, voelt de cliënt zich gehoord, begrepen en geaccepteerd. Hierdoor groeit de bereidheid meer openheid te geven en ook te praten over onderwerpen waar men zich niet gemakkelijk bij voelt.
Jan (43), werkzaam als aannemer in de bouw, komt voor een gesprek bij de praktijkondersteuner ggz. Hij is verwezen door de huisarts in verband met stressgerelateerde klachten. Jan geeft aan alcohol te drinken ter ontspanning.
Jan zegt: 'Misschien drink ik wel te veel, maar ik ga wel minderen als het weer rustiger wordt in de bouw. Ik moet nu mijn hoofd boven water zien te houden.'
Behandelaar: 'Je bent megadruk nu, en alcohol sleept je erdoorheen.'
Jan: 'Het helpt me te relaxen, even bewust mijn zinnen op iets anders te zetten.'
Behandelaar: 'Juist in deze periode heb je behoefte om even te ontspannen.'
Jan: 'Absoluut, misschien is dit niet de beste manier, maar het helpt wel.'
Behandelaar: 'Hoezo is alcohol volgens jou niet de beste manier?'
Jan: 'Soms merk ik dat ik de volgende dag wel erg wankel wakker wordt en dat het mijn functioneren in de weg staat.'
Behandelaar: 'Waar merk je dat aan?'
Jan: 'Ik kom moeilijk op gang, heb een duf hoofd, ben wat sneller geïrriteerd.'
Behandelaar: 'Alcohol helpt je door de stress heen en tegelijkertijd maakt het je werk soms lastiger. Je twijfelt of dit het moment is om iets te veranderen aan je alcoholgebruik.'
Focussen
Motiverende gespreksvoering is doelgericht. In een behandeling heeft de cliënt soms al een duidelijke hulpvraag ('Ik wil weer goed kunnen slapen'), of bepaalt de context van de hulpverlening (bijvoorbeeld de verslavingszorg) de focus van het gesprek. Vaak komen meerdere onderwerpen of veranderdoelen ter sprake. Door focus aan te brengen, werken cliënt en behandelaar samen naar een gerichter resultaat. Miller en Rollnick (2014) beschrijven enkele strategieën in het proces focussen. Bijvoorbeeld agenda mapping ('agenderen'). Dit is een metagesprek, waarin de behandelaar met de cliënt bepaalt welke onderwerpen belangrijk zijn. Beiden hebben daarbij een inbreng. Vervolgens maken ze samen een keuze en stellen ze prioriteiten. Alleen als er overeenstemming is tussen de behandelaar en de cliënt over het beoogde veranderdoel, gaat de hulpverlener over naar het volgende proces. Een tweede strategie is het uitwisselen van informatie, bijvoorbeeld over mogelijke verbanden tussen psychische klachten en drankgebruik van de cliënt. Informatie of advies binnen motiverende gespreksvoering wordt alleen gegeven als de cliënt hier toestemming voor geeft. De strategie daarvoor is het drieluik van eerst ontlokken, dan opties aanbieden, en daar weer een reactie op ontlokken (O-A-O).
Bert (37) heeft slaapproblemen. Hij heeft twee jaar geleden een depressie gehad, die nu in remissie is. Toch lukt het hem niet goed om in slaap te komen en is hij vroeg wakker. De huisarts wilde hem geen herhaalrecept voor slaapmedicatie voorschrijven, en heeft hem doorverwezen naar de basis-ggz in verband met slaapproblemen. In het gesprek met de behandelaar blijkt dat Bert de gewoonte heeft elke avond twee à drie glazen alcohol te drinken. Hij voelt zich daardoor rustiger en zegt beter te slapen. Ook als hij 's nachts wakker is, drinkt hij nog wel eens een glas om beter te kunnen slapen. De hoeveelheid die Bert drinkt, valt in de categorie risicovol alcoholgebruik. De behandelaar vraagt aan Bert wat hij zelf al weet van de relatie tussen alcohol en slaap (ontlokken). Bert vertelt dat hij daar niet veel van weet, behalve dat het hem helpt in te slapen. De behandelaar vraagt of ze wat uit mag leggen over het effect van alcohol op slaap (toestemming vragen): 'Bert, zou ik je iets mogen vertellen over het effect van alcohol op slaap?'
Bert geeft toestemming: 'Ja.'
Behandelaar: 'Alcohol heeft een dempend effect op ons zenuwstelsel. Tot twee glazen is het enigszins oppeppend, daarna word je trager door alcohol. Het is waar dat alcohol ervoor kan zorgen dat je sneller in slaap valt, maar alcohol verstoort de diepte van de slaap. Je lichaam komt niet tot diepe rust, sterker nog, je slaapt er onrustiger door. De kans is groot dat je juist wakker wordt en de kwaliteit van je slaap slechter is' (aanbieden). 'Wat denk je, hoe zou dat bij jou zijn?' (ontlokken).
Ontlokken
Ontlokken van verandertaal is het kernstuk van MGV. Cliënten zijn ten opzichte van verandering vrijwel altijd ambivalent: ze ervaren zowel de positieve als de negatieve kanten. Zo is er bij middelengebruik zowel de wens om te stoppen als om door te gaan met gebruik ondanks de negatieve gevolgen. Ambivalentie is een normaal aspect van het proces van verandering. In gesprek met de cliënt is ambivalentie te herkennen aan de mengeling van uitspraken die gaan over wel veranderen (verandertaal) en over niet veranderen (behoudtaal).
In het proces van ontlokken zal de behandelaar doelgericht verandertaal uitlokken, waardoor de cliënt geholpen wordt om zijn ambivalentie op te lossen in de richting van veranderen. Verandertaal heeft per definitie betrekking op het doelgedrag (zoals niet meer drinken), een therapieopdracht, het trainen van vermijding of het maken van een registratieopdracht. Er worden twee overstijgende vormen van verandertaal onderscheiden: voorbereidende verandertaal en mobiliserende verandertaal. Voorbereidende verandertaal bestaat uit die uitspraken die betrekking hebben op de wens om te veranderen of het belang ervan ('Ik wil best veranderen, ik kan veranderen als ik zou willen, veranderen is waarschijnlijk een logische stap'). Ook uitspraken van de cliënt over de mate van zelfvertrouwen in de haalbaarheid van de veranderingen of de noodzaak om te veranderen vallen in deze categorie. Cliënten doen daarmee nog geen uitspraak dát ze gaan veranderen, slechts de intentie en overwegingen worden verwoord. Mobiliserende verandertaal bestaat uit uitspraken die betrekking hebben op het besluit ('Ik ga het proberen' of 'Vanaf morgen maak ik elke avond mijn registratieopdracht'). Ook uitspraken waaruit blijkt dat de cliënt daadwerkelijk stappen heeft ondernemen vallen hieronder.
Motiverende gespreksvoering beschrijft strategieën om verandertaal uit te lokken. De eenvoudigste methode is het stellen van open vragen: 'Welke drie redenen heb je om te stoppen met drinken?' of 'Hoeveel vertrouwen heb je erin dat je deze week niet naar het café gaat?' Verder kunnen schaalvragen worden gebruikt, waarin een cliënt gevraagd wordt op een schaal van 0 tot 10 aan te geven hoe belangrijk een stoppen met drinken voor hem is, of hoeveel vertrouwen hij erin heeft dat het stoppen met drinken hem lukt.
Het vertrouwen in veranderen kan door de behandelaar ook vergroot worden door samen te zoeken naar eerdere succeservaringen of sterke kanten van de cliënt. De cliënt wordt bevestigd in gedrag dat leidt tot veranderen ('Dapper dat je deze stap durft te zetten'), zodat hij (opnieuw) moed vat om te kiezen voor veranderen (Miller & Rollnick, 2014). Verder lokt de behandelaar positieve ervaringen uit, bijvoorbeeld in de vorm van tijdelijke verandering op afspraak. Bij problematisch middelengebruik staat dat wel bekend als abstinence sampling.
Voorts beschrijven Miller en Rollnick (2014) open vragen naar de toekomstverwachting van de cliënt, mocht hij gaan veranderen: 'Wat levert het je op? Wat is er prettig? Hoeveel waarde hecht je eraan?' Of er worden open vragen gesteld naar situaties in het verleden waarin de cliënt zijn klachten nog niet had: 'Hoe zag je leven eruit toen je nog controle over je cannabisgebruik had? Wat vond je ervan? Waar verlang je naar terug?' Ook noemen zij de vraag naar de grootste catastrofe die zou kunnen gebeuren, mocht de cliënt besluiten niet te veranderen: 'Wat is het ergste dat je kan gebeuren als je je cocaïnegebruik niet verandert?' Al deze open vragen worden directief ingezet om verandertaal gerelateerd aan veranderen van middelengebruik te ontlokken en te versterken. Versterken wordt ook gedaan door verandertaal selectief te reflecteren en uit te weiden over een argument dat de cliënt aandraagt voor veranderen. Soms betekent dit dat de behandelaar voor de cliënt belangrijke uitspraken bewust negeert. De behandelaar bekrachtigt vooral uitspraken die gericht zijn op probleemherkenning door de cliënt, diens bezorgdheid over zijn huidige situatie of toekomst, de bereidheid om te veranderen en het vertrouwen in eigen kunnen.
Henk (54) is getrouwd, vader van vier kinderen en twee kleinkinderen. Hij werkt vanuit de sociale werkvoorziening bij een bedrijf als magazijnhulp. Henk drinkt te veel. Zijn vrouw wil dat hij stopt met drinken, zoals hij aan het begin van hun huwelijk ook heeft gedaan. Ze is erg geschrokken toen ze erachter kwam dat hij weer dronk en daardoor problemen op zijn werk had. Men raakte ontevreden over Henk en hij zit nu ziek thuis. In het gesprek, samen met zijn vrouw, zegt hij: 'Ik wil mijn werk niet kwijt en jou niet kwijt. Het was niet de bedoeling dat het zo uit de hand zou lopen.'
De behandelaar reageert met: 'Je wilt de controle over je leven terug.'
Henk vertelt verder: 'Het is me jaren geleden ook gelukt. Wat hielp was dat ik thuis echt nodig was. De kinderen waren klein en ik wilde niet dronken thuis zijn.'
Behandelaar zegt: 'Wat zou nu een reden zijn om te stoppen?'
Zijn vrouw zegt: 'En de kleintjes dan! Voor hen is een dronken opa ook niets hoor!'
Henk reageert: 'Nee, dat wil ik ook niet en dat helpt. Ik heb geprobeerd een goede vader te zijn en wil dat nog steeds zijn.'
Behandelaar: 'Een goede vader en opa zijn is belangrijk. Wat zal er gebeuren als het zo doorgaat als nu?'
Henk: 'Dat zei ik: dan raak ik haar en mijn werk kwijt!'
Behandelaar: 'Wat vind je het ergste?'
Henk is wat verontwaardigd: 'Truus, natuurlijk.'
Behandelaar: 'Je vrouw en je kinderen zijn dus de belangrijkste redenen om te stoppen met drinken, net als vroeger. Hoe heb je dat toen aangepakt?'
Plannen
Tijdens het proces plannen wordt de brug geslagen van praten over het belang van veranderen naar daadwerkelijk veranderen. Cliënten zijn sterker geneigd om echt te veranderen als ze een specifiek plan hebben en als ze de intentie om het uit te voeren tegen iemand hebben uitgesproken (Gollwitzer, 1999; Gollwitzer & Schaal, 1998). Bij het ontwikkelen van een veranderplan gaat het er meestal om te komen van een algemeen voornemen ('Ik ga het proberen') tot een specifiek plan van aanpak ('Ik maak vanmiddag een afspraak om in de sportschool te trainen'). De behandelaar ondersteunt de cliënt in het maken van een haalbaar plan en versterkt diens commitment aan het plan. Ook als er een helder plan is opgesteld met de cliënt en duidelijk afspraken zijn gemaakt, blijft het van belang de cliënt erop aan te spreken het plan uit te voeren. De cliënt houdt de autonomie in wat hij doet, en hoe en wanneer. Een valkuil is het te snel willen overgaan naar het plannen van actie. Pas als er voldoende bereidheid is bij de cliënt, leidt een veranderplan tot betere resultaten (Lee et al., 2010). Dit kan de behandelaar rechtstreeks vragen: 'Bent u eraan toe om eens te kijken hoe u het zou kunnen aanpakken?' Of door het stellen van de zogenaamde hamvraag: 'Alles op een rijtje gezet, wat zou voor u de volgende stap zijn?'
Theorie en onderzoek
Miller en Rose (2009) presenteren een verklaringsmodel voor motiverende gespreksvoering. In dit model (zie figuur 3) wordt beschreven dat er een positief verband is tussen de mate waarin de behandelaar werkt in de geest van MGV en de mate waarin hij empathisch is, én de mate waarin de cliënt verandertaal uitspreekt en minder behoudtaal laat horen. Er is ook een positief verband gevonden tussen de gespreksvaardigheden passend bij motiverende gespreksvoering, en de mate waarin de cliënt meer verandertaal en minder behoudtaal uitspreekt. Vervolgens is er een positief verband tussen enerzijds de toename van verandertaal en afname van behoudtaal, en anderzijds het commitment voor verandering. Beide blijken voorspellend voor gedragsverandering.
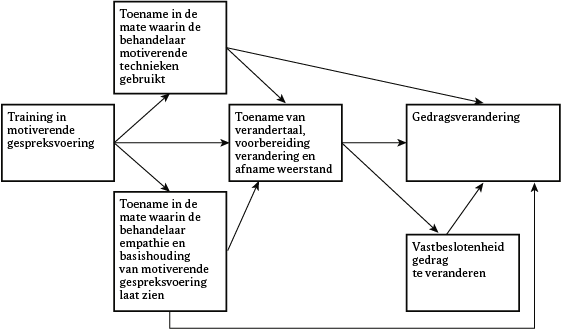
Figuur 3 Verklaringsmodel voor motiverende gespreksvoering (uit: Miller & Rose, 2009)
De effectiviteit van motiverende gespreksvoering is op voorbeeldige wijze onderzocht. Er verschenen meer dan twaalfhonderd publicaties over de behandelmethode, waaronder meer dan tweehonderd gerandomiseerde klinische onderzoeken, over een lange reeks van problemen, beroepen, praktijken en landen, en meer dan tien meta-analyses (Miller & Rollnick, 2014). MGV werd in het bijzonder ook onderzocht in de behandeling van mensen met problematisch middelengebruik. Uit de review van Smedslund et al. (2011) bleek dat bij volwassenen met een stoornis in middelengebruik MGV effectiever is dan geen behandeling, en effectiever dan alleen assessment en feedback over middelengebruik. Ook bij adolescenten met problematisch middelengebruik bleek het zinvol om MGV in te zetten (Jensen et al., 2011).
Verder werd de effectiviteit van MGV op een verscheidenheid van gezondheidsgedrag (zoals roken, meer bewegen en medicatietrouw) onderzocht en aangetoond (Heckman, Egleston, & Hofmann, 2010; O'Halloran et al, 2014; Thompson et al, 2011). In het algemeen is er wel grote variatie in effect van MGV tussen studies, settings en hulpverleners. Een aantal effectstudies konden geen groot effect van MGV rapporteren op van tevoren bepaalde afhankelijke variabelen (Carroll et al., 2006; Carroll, Libby, Sheehan, & Hyland, 2001; Miller, Yahne & Tonigan, 2003). Goed gecontroleerde studies, waar zorgvuldig gesuperviseerde MGV werd uitgevoerd aan de hand van een protocol, toonden wel aanzienlijke therapeuteffecten aan (Miller, Benefield, & Tonigan, 1993; Project MATCH Research Group, 1998). In multicenter-studies werd een interactie gevonden tussen setting en behandeleffect, wat betekent dat MGV aanzienlijk effect had in de ene setting, maar niet in een andere. Wanneer gemiddeld werd over de settings, was het algemene effect niet altijd significant (Ball et al., 2007). Een mogelijke verklaring is dat deze variatie gedeeltelijk is toe te schrijven aan verschillen in vaardigheden van de hulpverleners die de MGV uitvoeren. MGV heeft mede daarom een interessante positie in de lopende discussie over het belang van 'specifieke factoren' in psychotherapie (APA Presidential Task Force on Evidence-Based Practice, 2006; Imel, Wampold, & Miller, 2008), juist vanwege het veronderstelde belang in MGV van wat veelal als 'algemene' factor wordt beschouwd (zie ook de oratie van Keijser, 2014).
Toepassing, training en beperkingen
MGV vormt als een algemene gespreksstijl ook de basis van een aantal kortdurende interventies gericht op de ondersteuning van problematisch middelengebruik. MGV is bijvoorbeeld de basis van korte interventies in de eerstelijnspraktijk bedoeld om alcohol- en drugsgebruik te agenderen en erover te adviseren (zie www.partnershipvroegsignaleringalcohol.nl). Naar Amerikaans voorbeeld (de Drinker's Check-Up: Miller, Sovereign, & Krege, 1988; Motivational Enhancement Therapy: Project MATCH Research Group, 1998) zijn in Nederland enkele gedetailleerde protocollen uitgewerkt. In eerste instantie gebeurde dat voor alcohol, namelijk de Doorlichting Voorlichting Alcoholgebruik (DVA) (Emmen, Schippers, Bleijenberg, & Wollersheim, 2011; Schippers, Brokken, & Verweij, 1994). Maar ook een voor marihuanagebruik, namelijk de Wietcheck (de Gee, Verdurmen, Bransen, de Jonge, & Schippers, 2014). En ten slotte de Stap voor Stap, speciaal ontwikkeld voor justitiabelen met problematisch middelengebruik (Schippers, Baron, Campen, & Koeter, 2010). In al deze interventies wordt op neutrale wijze informatie verzameld bij de persoon over zijn gedrag en de gevolgen daarvan. Deze informatie wordt op een motiverende manier teruggegeven. Het gaat erom dat de counselor cliënten niet vertelt wat ze van de resultaten moeten vinden, maar hun eigen interpretaties en zorgen oproept.
Motiverende gespreksvoering kent inmiddels brede toepassing in zowel de geestelijke als de somatische gezondheidszorg. Daarnaast wordt het door veel verschillend opgeleide behandeldisciplines toegepast, in zowel de ggz, de somatische als de forensische zorg. In de ggz richt motivering zich dikwijls op vergroten van therapietrouw. Zo bleek uit een review van Hettema, Steele, en Miller (2005) dat de toevoeging van motiverende gespreksvoering aan cognitieve gedragstherapie resulteerde in het beter beklijven van het behandelresultaat. In dit kader zijn er enkele protocollen verschenen waarin bijvoorbeeld een CGT-behandeling gecombineerd wordt met MGV, al dan niet in combinatie met psychofarmaca, bijvoorbeeld in de behandeling van cliënten met een psychotische stoornis (Barrowclough et al., 2010). In het boek Motiverende gespreksvoering in de GGZ worden voor verschillende psychische stoornissen toepassingsvoorbeelden genoemd (Arkowitz, Westra, Miller, & Rollnick, 2011). Net als bij andere behandelvormen, is het ook bij motiverende gespreksvoering zinvol om de behandelaar te trainen in de methode. Motiverende gespreksvoering is ogenschijnlijk eenvoudig. Gespreksvaardigheden als open vragen stellen, reflecteren, bevestigen en samenvatten behoren immers tot de vaardigheden van iedere behandelaar. Voor de meeste behandelaars blijkt echter dat zowel training (online, blended of face-to-face) als supervisie nodig is om de vaardigheid te verwerven (Miller, Yahne, Moyers, Martinez, & Pirritano, 2004). Zijn er doelgroepen en gedragingen waarin motiverende gespreksvoering níet toegepast kan worden? Schippers en de Jonge (2002) stellen dat motiverende gespreksvoering minder geschikt is als een cliënt niet in staat is om zelfcontrole uit te oefenen. Bij cliënten met een verstandelijke beperking of bij jongeren blijkt dat ook zij in staat zijn om in een motiverend gesprek tot een weloverwogen besluit te komen over verandering. Naar-King en Suarez (2012) geven goede handvatten voor een motiverend gesprek met jongeren en jongvolwassenen met problematisch middelengebruik. Zijn er dan toch geen beperkingen? Wellicht wel, en die liggen besloten in de methodiek zelf. Motiverende gespreksvoering is slechts van toepassing als er een keuze over verandering gemaakt kan worden. Er zijn genoeg behandelsituaties waarin een cliënt geen keuze meer kan maken omdat hij bijvoorbeeld psychotisch gedecompenseerd of ernstig onder invloed is. Er zijn ook behandelsituaties waarin het de vraag is of het ethisch verantwoord is om motiverende gespreksvoering toe te passen, bijvoorbeeld in geval van een suïcidewens. Voor een nadere toelichting betreffende deze en andere ethische kwesties rondom motiverende gespreksvoering verwijzen we naar enkele hoofdstukken van Miller en Rollnick 2014.
Tot slot
MGV kan worden beschouwd als een van de meest innovatieve en snelst groeiende psychologische behandelmethodieken. Ze is goed onderzocht en zowel in de geestelijke als de somatische gezondheidszorg sterk in opmars. De creatieve combinatie van een cliëntgerichte en gedragsgerichte benadering beantwoordt aan de behoefte aan een methodiek die de krachten van beide benaderingen combineert in een elegante gespreksstijl, die ingaat op de fase voorafgaand aan werkelijke verandering: het opbouwen van de motivatie en bereidheid tot verandering. Dat geldt voor vrijwel alle vormen van zelfgecontroleerde verandering, in het bijzonder bij problematisch middelengebruik. Terecht wordt MGV bij het werken met verslaafden als een basisvaardigheid beschouwd.
Literatuur
- APA Presidential Task Force on Evidence-Based Practice (2006). Evidence-based practice in psychology. American Psychologist, 61, 271-285.
- Arkowitz, H., Westra, H. A., Miller, W. R., & Rollnick, S. (Red.) (2011). Motiverende gespreksvoering in de GGZ. Ouderkerk aan den IJssel: Ekklesia.
- Ball, S. A., Martino, S., Nich, C., Frankforter, T. L., Van Horn, D., Crits-Christoph, P., ... Carroll, K. M. (2007). Site matters: Multisite randomized trial of motivational enhancement therapy in community drug abuse clinics. Journal of Consulting and Clinical Psychology, 75, 556-567.
- Barrowclough, C., Haddock, G., Wykes, T., Beardmore, R., Conrod, P., Craig, T., ... Tarrier, N. (2010). Integrated motivational interviewing and cognitive behavioural therapy for people with psychosis and comorbid substance misuse: Randomised controlled trial. British Medical Journal, 341, C6325.
- Carroll, K. M., Ball, S. A., Nich, C., Martino, S., Frankforter, T. L. Farentinos, C., ... Woody, G. E. (2006). Motivational interviewing to improve treatment engagement and outcome in individuals seeking treatment for substance abuse: A multisite effectiveness study. Journal of Drug & Alcohol Dependence, 81, 301-312.
- Carroll, K. M., Libby, B., Sheehan, J., & Hyland, N. (2001). Motivational Interviewing to enhance treatment initiation in substance abusers: An effectiveness study. The American Journal of Addictions, 10, 335-339.
- de Gee, E. A., Verdurmen, J. E., Bransen, E., de Jonge, J. M., & Schippers, G. M. (2014). A randomized controlled trial of a brief motivational enhancement for non-treatment-seeking adolescent cannabis users. Journal of Substance Abuse Treatment, 47, 181-188.
- Emmen, M. J., Schippers, G. M., Bleijenberg, G., & Wollersheim, H. (2011). The Drinker's Check-Up: A brief motivational intervention for early stage problem drinkers. In W. M. Cox & E. Klinger (Eds.), Handbook of Motivational Counseling (pp. 505-530). New York: Wiley.
- Gollwitzer, P. M. (1999). Implementation intentions: Simple effects of simple plans. American Psychologist, 54, 493-503.
- Gollwitzer, P. M. & Schaal, B. (1998). Metacognition in action: The importance of implementation intentions. Personality and Social Psychology Review, 2, 124-136.
- Heckman, C. J., Egleston, B. L., & Hofmann, M. T. (2010). Efficacy of motivational interviewing for smoking cessation: A systematic review and meta-analysis. Tobacco Control, 19, 410-416.
- Hettema, J., Steele, J., & Miller, W. R. (2005). Motivational interviewing. Annual Review of Clinical Psychology, 1, 91-111.
- Imel, Z. E., Wampold, B. E., & Miller, S. D. (2008). Distinctions without a difference: Direct comparisions of psychotherapies for alcohol use disorders. Psychology of Addictive Behaviors, 22, 533-543.
- Jensen, C. D., Cushing, C. C., Aylward, B. S., Craig, J. T., Sorell, D. M., & Steele, R. G. (2011). Effectiveness of motivational interviewing interventions for adolescent substance use behavior change: A meta-analytic review. Journal of Consulting and Clinical Psychology, 79, 433-440.
- Keijser, G. P. J. (2014). The great psychotherapy debate (Oratie). Maastricht: Maastricht University. Retrieved from UM Publications.
- Lee, C. S., Baird, J., Longabaugh, R., Nirenberg, T. D., Mello, M. J. & Woolard, R. (2010). Change plan as an active ingredient of brief motivational interventions for reducing negative consequences of drinking in hazardous drinking emergency-department patients. Journal of Studies on Alcohol and Drugs, 71, 726-733.
- Lewis, T. F. & Osborn, C. J. (2004). Solution-focused counseling and motivational interviewing: A consideration of confluence. Journal of Counseling & Development, 82, 38-48.
- Miller, W. R., Benefield, R. G., & Tonigan, J. S. (1993). Enhancing motivation for change in problem drinking: A controlled comparison of two therapist styles. Journal of Consulting and Clinical Psychology, 61, 455-461.
- Miller, W. R., & Rollnick, S. (2014). Motiverende gespreksvoering: Mensen helpen veranderen (3e ed.). Ouderkerk aan den IJssel: Ekklesia.
- Miller, W. R. & Rose, G. S. (2009). Toward theory of motivational interviewing. American Psychologist, 64, 527-537.
- Miller, W. R., Sovereign, R. G., & Krege, B. (1988). Motivational interviewing with problem drinkers: II. The Drinker's Check-Up as a preventive intervention. Behavioural Psychotherapy, 16, 251-268.
- Miller, W. R., Yahne, C. E., Moyers, T. B., Martinez, J., & Pirritano, M. (2004). A randomized trial of methods to help clinicians learn motivational interviewing. Journal of Consulting and Clinical Psychology, 72, 1050-1062.
- Miller, W. R., Yahne, C. E., & Tonigan, J. S. (2003). Motivational interviewing in drug abuse services: A randomized trial. Journal of Consulting and ClinicalPsychology, 71, 754-763.
- Moyers, T. B., Martin, T., Christopher, P. J., Houck, J. M., Tonigan, J. S., & Amrhein, P. C. (2007). Client language as a mediator of motivational interviewing efficacy: Where is the evidence? Alcoholism: Clinical and Experimental Research, 31(Suppl.), 40S-47S.
- Naar-King, S. & Suarez, M. (red.) (2011). Motivational Interviewing with adolescents and young adults. New York: Guilford Press.
- Norcross, J. C. & Wampold, B. E. (2011). Evidence-based therapy relationships: Research conclusions and clinical practices. Psychotherapy, 48, 98-102.
- O'Halloran, P. D., Blackstock, F., Shields, N., Holland, A., Iles, R., Kingsley, M., ... Taylor, N. F. (2014). Motivational interviewing to increase physical activity in people with chronic health conditions: A systematic review and meta-analysis. Clinical Rehabilitation, 28, 1159-1171.
- Project MATCH Research Group (1998). Therapist effects in three treatments for alcohol problems. Psychotherapy Research, 8, 455-474.
- Schippers, G. M., Baron, E., Campen, M. W., & Koeter, M. W. J. (2010). Stap voor Stap: Handleiding en werkboek motivering van justitiabele verslaafden. Amsterdam: AMC-AIAR.
- Schippers, G. M., Brokken L. C. M. H, & Verweij, J. W. M. (1994). Doorlichting voorlichting alcoholgebruik: Een protocol voor motivatie en assessment ten behoeve van vroegtijdige interventie bij alcoholproblematiek. Tijdschrift voor alcohol, drugs en andere psychotrope stoffen, 20, 88-94.
- Schippers, G. M. & de Jonge, J. M. (2002). Motiverende gespreksvoering. Maandblad Geestelijke Volksgezondheid, 3, 250-265.
- Smedslund, G., Berg, R. C., Hammerstrom, K. T., Steiro, A., Leiknes, K. A., Dahl, H. M., & Karlsen K. (2011). Motivational Interviewing for substance abuse. Cochrane Database Systematic Review.
- Thompson, D. R., Chair, S. Y., Chan, S. W., Astin, F., Davidson, P. M., & Ski, C. F. (2011). Motivational interviewing: A useful approach to improving cardiovascular health? Journal of Clinical Nursing, 20, 1236-1244.
 © 2009-2025 Uitgeverij Boom Amsterdam
© 2009-2025 Uitgeverij Boom Amsterdam
De artikelen uit de (online)tijdschriften van Uitgeverij Boom zijn auteursrechtelijk beschermd. U kunt er natuurlijk uit citeren (voorzien van een bronvermelding) maar voor reproductie in welke vorm dan ook moet toestemming aan de uitgever worden gevraagd:
Behoudens de in of krachtens de Auteurswet van 1912 gestelde uitzonderingen mag niets uit deze uitgave worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm of op enige wijze, hetzij elektronisch, mechanisch door fotokopieën, opnamen of enig andere manier, zonder voorafgaande schriftelijke toestemming van de uitgever.
Voor zover het maken van kopieën uit deze uitgave is toegestaan op grond van artikelen 16h t/m 16m Auteurswet 1912 jo. Besluit van 27 november 2002, Stb 575, dient men de daarvoor wettelijk verschuldigde vergoeding te voldoen aan de Stichting Reprorecht te Hoofddorp (postbus 3060, 2130 KB, www.reprorecht.nl) of contact op te nemen met de uitgever voor het treffen van een rechtstreekse regeling in de zin van art. 16l, vijfde lid, Auteurswet 1912.
Voor het overnemen van gedeelte(n) uit deze uitgave in bloemlezingen, readers en andere compilatiewerken (artikel 16, Auteurswet 1912) kan men zich wenden tot de Stichting PRO (Stichting Publicatie- en Reproductierechten, postbus 3060, 2130 KB Hoofddorp, www.cedar.nl/pro).
No part of this book may be reproduced in any way whatsoever without the written permission of the publisher.
Inloggen VGCt en VVGT
Leden van de VGCt en de VVGT loggen in via de site van hun vereniging. Als u op die site bent ingelogd als lid, vindt u daar een button naar het Tijdschrift voor Gedragstherapie.
English
Behavioral Therapy: Journal for Behavioral Therapy and Cognitive Therapy ISSN 0167-7454
Information in English can be found here.







