Inhoud
Effectiviteit van mindfulness-based cognitieve therapie in aanvulling op reguliere zorg bij patiënten met chronische angst en/of depressie
Samenvatting
Achtergrond: Van mensen met angst- of depressieve stoornissen profiteert 20% onvoldoende van richtlijnbehandelingen, resulterend in chronische of recidiverende klachten. Mindfulness-based cognitieve therapie (MBCT) laat gunstige resultaten zien bij recidiverende depressie, maar is bij chronische angst of depressie weinig onderzocht.
Doel en methode: Er is een verkennende studie uitgevoerd naar de effecten van MBCT in aanvulling op reguliere zorg bij patiënten met chronische angst of depressie, in vergelijking met patiënten die reguliere zorg ontvangen. Het effect op klachten en welbevinden is onderzocht direct vóór en na de training, en twee en vier maanden na de training.
Resultaten: De MBCT-groep (n = 10) laat direct na de training en bij follow-up meer (α <.05) klachtafname, toename in mindfulness-vaardigheden en afname van experiëntiële vermijding zien dan de vergelijkingsgroep (n = 9). Effectgroottes (Cohen's d) zijn middelgroot.
Conclusie: MBCT lijkt, in aanvulling op reguliere zorg, meerwaarde te hebben voor deze patiëntengroep. Daarbij dient in acht te worden genomen dat het onderzoek is verricht bij een kleine en selecte steekproef. Geadviseerd wordt dan ook om dit effect nader te onderzoeken in een groter en gerandomiseerd onderzoek.
Trefwoorden: mindfulness, MBCT, chronische angst, recidiverende depressie
Inleiding
De meerderheid van psychiatrische patiënten lijdt aan een angst- of stemmingsstoornis. Uit de resultaten van de Nederlandse Studie van Depressie en Angst (NESDA) onder 1209 patiënten (depressieve stoornis: N = 267, angststoornis: N = 487, en comorbide angst- en depressieve stoornis: N = 455), blijkt er sprake te zijn van een chronisch beloop (klachten niet in remissie gedurende twee opeenvolgende jaren, puntprevalentie) bij 41,9% van de angststoornissen, 24,5% van de depressieve stoornissen en 56,8% van de comorbide angst- en depressieve stoornissen (Penninx et al., 2011). Ook wordt in de multidisciplinaire richtlijnen beschreven dat de aanbevolen behandelingen voor ongeveer 80% van de mensen met een angst- of depressieve stoornis effectief zouden zijn (Spijker et al., 2013; van Balkom et al., 2013). Dit betekent dat 20% van deze populatie na behandeling volgens de ggz-richtlijnen nog last heeft van angst- of stemmingsklachten (Spijker et al., 2013; van Balkom et al., 2013). Nadat meerdere evidence-based behandelingen conform de ggz-richtlijnen zijn toegepast, bestaat de laatste fase in de klinische praktijk doorgaans uit een combinatie van medicamenteuze behandeling en individuele gesprekken. Deze gesprekken zijn gericht op het beter leren omgaan met de resterende klachten en het verbeteren van de levensomstandigheden. Het effect van deze behandelvorm is onbekend. Tevens is de indruk in de dagelijkse klinische praktijk dat behandelingen bij deze chronische groep vaak langdurig zijn, waardoor uitstroom stagneert, er minder capaciteit beschikbaar komt voor nieuwe patiënten en de wachttijden toenemen. Dit duidt mogelijk op een leemte in evidence-based behandelmogelijkheden voor deze chronische doelgroep. Omdat behandelingen die zich alleen richten op klachtreductie mogelijk onvoldoende effectief zijn voor deze doelgroep, is de veronderstelling dat een behandeling gericht op het bevorderen van het welbevinden wellicht een goed alternatief vormt, zeker gezien de bevindingen dat geestelijke gezondheid meer is dan alleen klachtreductie (Westerhof & Keyes, 2010).
In 2005 heeft de World Health Organisation (WHO, 2005) haar definitie van gezondheid herzien. Daarin wordt gezondheid duidelijk gezien als een toestand van welbevinden, waarbij een patiënt met behulp van zijn mogelijkheden leert omgaan met stressvolle gebeurtenissen in zijn leven. Deze definitie sluit aan bij het twee-continua-model van Westerhof en Keyes (2010). Ze is gebaseerd op de aanname dat de afwezigheid van klachten weliswaar in verband staat met het ervaren van gezondheid, maar dat klachtreductie en welbevinden ook twee afzonderlijke dimensies zijn. Wanneer een behandeling gericht op klachtreductie onvoldoende werkzaam is, zou volgens deze theorie een behandeling gericht op het bevorderen van welbevinden een goed alternatief kunnen zijn.
De laatste decennia zijn er meerdere behandelvormen ontwikkeld die zich primair richten op het vergroten van het welbevinden ondanks bestaande klachten. Het zijn de zogenaamde derdegeneratiegedragstherapieën, zoals acceptance and comitment therapy (Hayes et al., 2004), en aandachtgerichte gedragstherapie of mindfulness (Baer, 2005). Hayes et al. (2004) veronderstellen dat welbevinden wordt bevorderd door het verminderen van het bevechten en vermijden van negatieve emoties, ofwel experiëntiële vermijding. Experiëntiële vermijding wordt omschreven als een ineffectieve manier om met negatief geëvalueerde mentale ervaringen om te gaan en wordt verondersteld bij vele psychiatrische stoornissen een rol te spelen. Mindfulness is een soort aandachtstraining waarbij men leert open en bewust in het huidige moment te zijn en waar te nemen welke gedachten en gevoelens er zijn, zonder te oordelen. Daarbij wordt geleerd de situatie te accepteren zoals deze is, in tegenstelling tot de belemmerende experiëntiële vermijding, waarbij ervaringen (vaak tevergeefs) worden vermeden en weggehouden. Behandelvormen die zich baseren op mindfulness zijn binnen deze nieuwe benadering sterk in opkomst. In meta-analyses (Baer, 2003; Hofmann, Sawyer, Witt, & Oh, 2010) is de gemiddelde effectgrootte van mindfulness-based therapie (MBT) middelgroot bij patiënten met angst- en stemmingsklachten, groot bij een angst- of depressieve stoornis, en variërend van klein tot groot als alleen gecontroleerd onderzoek bij deze klachten wordt beschouwd. Ofschoon MBT primair gericht is op een toegenomen ervaren welbevinden, lijkt klachtafname dus een secundair effect te zijn.
Een variant binnen de MBT is mindfulness-based cognitieve therapie (MBCT), een combinatie van mindfulness-vaardigheden zoals ontwikkeld door Kabat-Zinn et al. (2003) en elementen uit de cognitieve therapie (Clark & Beck, 2010). Er zijn meerdere onderzoeken gedaan naar de effectiviteit van MBCT op uitkomstmaten als kans op terugval, klachtniveau, ervaren welbevinden en kwaliteit van leven. Bij recidiverende depressieve stoornissen (drie of meer episoden) in volledige remissie leidt MBCT, in aanvulling op en in vergelijking met reguliere zorg, tot een verminderde kans op terugval (Coelho, Canter, & Ernst, 2007; Godfrin & van Heeringen, 2010; Ma & Teasdale, 2004; Teasdale et al., 2002; Teasdale et al., 2000). Bij recidiverende depressieve stoornissen gedeeltelijk in remissie blijkt MBCT even effectief als onderhoudsmedicatie, ten opzichte van placebo (Segal et al., 2010). Ook lijkt MBCT bij recidiverende depressieve stoornissen een curatieve methodiek, resulterend in klachtreductie en verbetering van kwaliteit van leven, in aanvulling op en in vergelijking met reguliere zorg (Barnhofer et al., 2009; Godfrin & van Heeringen, 2010; Kenny & Williams, 2007; Kingston, Dooley, Bates, Lawlor, & Malone, 2007; van Aalderen et al., 2012) en onderhoudsmedicatie (Kuyken et al., 2008). Hamidian, Omidi, Mousavinasab, en Naziri (2013) laten zien dat MBCT bij patiënten met een dysthyme stoornis in aanvulling op psychofarmaca meer verbetering geeft in klachten en mindfulness-vaardigheden dan psychofarmaca alleen.
Bij patiënten met angststoornissen komen alleen onderzoeken naar de effecten van MBCT op klachtniveau naar voren. In onderzoek bij mensen met een paniekstoornis of een gegeneraliseerde angststoornis is meer klachtreductie gevonden na MBCT in aanvulling op medicamenteuze behandeling (Kim et al., 2009; Kim et al., 2010) en in vergelijking met een psycho-educatiegroep (Kim et al., 2009). Klachtafname wordt ook in ongecontroleerd onderzoek gevonden (Craigie, Rees, & Marsh, 2008; Evans et al., 2008). In deze onderzoeken is de mate van chroniciteit van de angstklachten echter onduidelijk, en daarmee ook de effectiviteit van MBCT bij deze specifieke doelgroep.
Bij patiënten met zowel angst- als depressieve stoornissen worden klachtafname, toename van mindfulness-vaardigheden en verbetering van kwaliteit van leven gerapporteerd in ongecontroleerd onderzoek met kleine steekproeven (Green & Bieling, 2012; Finucane & Mercer, 2006; Ree & Craigie, 2007; Stoppelenburg, 2008).
Samenvattend blijkt dat 20% van de patiënten die lijden aan een depressie of angststoornis onvoldoende effectief behandeld kan worden met de geijkte, voorgeschreven behandelmethoden. Hierdoor blijft het lijden voortduren en is er tevens onvoldoende uitstroom van patiënten uit de specialistische ggz. MBCT zou een aanvullend aanbod kunnen zijn, omdat er al positieve effecten van zijn gevonden, vooral bij recidiverende depressieve klachten.
Deze verkennende studie zal toetsen wat de effecten zijn van een MBCT-groepstraining in aanvulling op reguliere zorg bij patiënten met chronische angst- of stemmingsklachten, in een gecontroleerd design. De effecten van MBCT bij deze chronische doelgroep zijn niet eerder onderzocht in een gecontroleerd design. De verwachting is dat de klachtafname en de toename in welbevinden groter is binnen de MBCT-groep dan binnen de groep die treatment as usual ontvangt (TAU). Daarnaast wordt binnen de MBCT-groep gekeken of deze resultaten samenhangen met de verwachte toename in mindfulness-vaardigheden en de verwachte afname van experiëntiële vermijding na het volgen van een MBCT-training.
Methode
Onderzoeksdesign
Deze verkennende studie betreft een ongerandomiseerd, gecontroleerd onderzoek met herhaalde metingen voorafgaand aan (T0) en volgend op (T1) een MBCT-training van acht weken, en follow-up-metingen twee (T2) en vier maanden (T3) na beëindiging van de training. In de TAU-groep, die geen MBCT kreeg, werd hetzelfde tijdschema aangehouden voor de meetmomenten. In beide groepen werd de lopende individuele behandeling voortgezet (voor een specificatie, zie de paragraaf over behandeling hieronder). De MBCT-training is uitgevoerd volgens het protocol van Speckens, van den Kieboom, Jansen, de Haas, en Wijsman (2009).
Deelnemers
Deelnemers werden geworven van februari 2012 tot april 2014 via behandelaars binnen het huidige team angst en stemming (voorheen: team volwassenen) van stichting Dimence in Almelo, onder patiënten met een angst- of unipolaire stemmingstoornis (zie tabel 1).
Inclusiecriteria waren: volwassenen (a) met een actuele angst- of unipolaire stemmingsstoornis, bevestigd middels het Mini International Neuropsychiatric Interview (Sheehan et al., 1998), die (b) ten minste anderhalf jaar evidence-based behandeld waren volgens de ggz-richtlijnen (Spijker et al., 2013; van Balkom et al., 2013) (dit werd door zowel behandelaar als onderzoeker nagegaan in het elektronische patiëntendossier) zonder dat de stoornis in remissie raakte, en die (c) de Nederlandse taal voldoende beheersten. Exclusiecriteria waren: (a) een eerder gevolgde op MBCT gebaseerde behandeling, (b) zwakbegaafdheid of zwakzinnigheid, geclassificeerd volgens de DSM-IV-TR, en (c) middelenafhankelijkheid.
In de MBCT-groep werden veertien mensen geïncludeerd (N = 14), van wie er binnen twee MBCT-sessies vier zijn uitgevallen, omdat de behandelvorm niet als passend werd ervaren. De analyses van de completers werden uitgevoerd op tien mensen (N = 10), waarbij geslacht gelijk verdeeld was. In de reguliere zorggroep werden negen mensen geïncludeerd (N = 9), onder wie zes vrouwen, en waren er geen uitvallers.
Tabel 1 Demografische, klinische kenmerken en voormeting van onderzoeksgroepen
| MBCT (n = 10/ ITT n = 14) | Reguliere zorg (n = 9/ ITT n = 9) | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|
| % | n | % | n | p | ||||||
| Geslacht vrouwelijk | 50 | 5 | 67 | 6 | .65 | |||||
| Opleiding: | ||||||||||
| Geen tot lager | 50 | 5 | 33 | 4 | .66 | |||||
| Middelbaar | 20 | 2 | 44 | 3 | ||||||
| Hoger tot wo | 30 | 3 | 22 | 2 | ||||||
| M.I.N.I.: | ||||||||||
| Depressieve stoornis | 40 | 4 | 11 | 1 | .50 | |||||
| Angststoornis | 20 | 2 | 33 | 3 | ||||||
| Beide stoornissen | 40 | 4 | 56 | 5 | ||||||
| Diagnose: | ||||||||||
| Depressie | 40 | 4 | 33 | 3 | 1.0 | |||||
| Gegeneraliseerde angst | 10 | 1 | 22 | 2 | ||||||
| Posttraumatische stress | 10 | 1 | 11 | 1 | ||||||
| Obsessief-compulsief | 10 | 1 | 11 | 1 | ||||||
| Hypochondrie | 10 | 1 | 11 | 1 | ||||||
| Overig | 20 | 2 | 11 | 1 | ||||||
| Behandelgeschiedenis: | ||||||||||
| 1-2 jaar | 20 | 2 | 0 | 0 | .20 | |||||
| 2-4 jaar | 30 | 3 | 22 | 2 | ||||||
| 4-6 jaar | 30 | 3 | 11 | 1 | ||||||
| > 6 jaar | 20 | 2 | 67 | 6 | ||||||
| Gemiddelde leeftijd (sd) | 42 (10,0) | 10 | 48 (8,9) | 9 | .22 | |||||
| Voormeting | w C/ITT | w C/ITT | u C/ITT | p* C/ITT | ||||||
| HADS | 106.5/178 | 83.5/98.0 | 38.5/53.0 | .30/.28 | ||||||
| MHC-SF | 100.0/165.5 | 90.0/110.5 | 45.0/60.5 | .50/.44 | ||||||
| FFMQ-SF | 81.5/143.5 | 108.5/132.5 | 26.5/38.5 | .07/.06 | ||||||
| AAQ-II | 93.5/161.0 | 96.5/115.0 | 38.5/56.0 | .30/.34 | ||||||
Noten: HADS = Hospital Anxiety and Depression Scale; MHC-SF = Mental Health Continuum-Short Form; FFMQ-SF = Five Facet Mindfulness Questionnaire-Short Form; AAQ-II = Awareness and Action Questionnaire-II; w, u = Mann-Whitney U Test; p = 2-zijdige exact significantie; p* = 1-zijdig exact significantie; C = completers; ITT = intention to treat.
Reguliere behandeling (treatment as usual, TAU)
In beide groepen volgden deelnemers individuele gesprekstherapie, doorgaans 45 minuten per twee weken, en/of een medicamenteuze behandeling door een psychiater, met controleafspraken eens per acht tot twaalf weken. In de individuele gesprekstherapie door een ggz-verpleegkundige werd (binnen beide groepen) vooral gebruikgemaakt van steunende en structurerende interventies. Deze behandelvorm is primair gericht op het beter leren omgaan met de bestaande psychische klachten en het verbeteren van de wijze van functioneren op belangrijke levensgebieden. Zes deelnemers in de MBCT-groep en drie deelnemers in de reguliere zorggroep ontvingen de individuele gesprekstherapie bij een gz-psycholoog of psychotherapeut. De registratieformulieren en de rapportage in het elektronisch dossier maakten duidelijk dat deze therapieën gericht waren op terugvalpreventie en verwerking middels cognitief-gedragstherapeutische interventies.
MBCT-training
In de experimentele groep volgden deelnemers gelijktijdig met de reguliere behandeling een MBCT-training volgens het protocol van Speckens et al. (2009). Die bestond uit acht wekelijkse bijeenkomsten van tweeënhalf uur in een groep van vier tot acht personen. Aanvullend op dit protocol vonden er drie, acht en zestien weken na de MBCT-training terugkombijeenkomsten plaats van tweeënhalf uur, waarin het toepassen van vaardigheden uit de training werd geëvalueerd en geoefend.
De MBCT-training werd gegeven door twee medewerkers (gz-psycholoog samen met een ggz-verpleegkundige of basispsycholoog). De training is een combinatie van principes en technieken van mindfulness en cognitieve therapie. Er wordt in de training gebruikgemaakt van:
- psycho-educatie;
- aandachts-, concentratie- en ademhalingsoefeningen;
- meditatie- en yoga-oefeningen;
- registratieformulieren;
- handvatten om negatieve gedachten te relativeren en om te buigen;
- aandacht voor beter gebalanceerde en voldoeninggevende gedragsactivatie;
- huiswerkopdrachten.
Door deze training leert men zich bewust te worden van wat men in zichzelf ervaart, de aandacht te herrichten naar een andere focus en eigen ervaringen op een oordeelsvrije manier te benaderen. Verder leert men een keuze te maken uit manieren om op deze ervaringen te reageren, in plaats van er automatisch door in beslag genomen te worden en er blindelings naar te handelen. Dit onderzoek heeft drie MBCT-groepen meegenomen in de metingen.
Meetinstrumenten
Voorafgaand aan inclusie werd de M.I.N.I.-plus afgenomen, een kort, semigestructureerd diagnostisch interview ter classificatie van psychiatrische stoornissen volgens de criteria van DSM-IV en ICD-10. De inter-beoordelaarsbetrouwbaarheid was .75 of hoger, en de test-hertest-betrouwbaarheid .60 of hoger, bij nagenoeg alle schalen (Sheehan et al., 1997).
De primaire uitkomstmaten waren klachtvermindering en toegenomen welbevinden. Om klachten te meten werd gebruikgemaakt van de Hospital Anxiety and Depression Scale (HADS) (Zigmond & Snaith, 1983). Deze lijst bestaat uit twee delen, met elk zeven vragen, die angst meten (HADS-A) en depressie (HADS-D). Deelnemers beoordeelden in welke mate ze tijdens de afgelopen week last hadden van angst of depressieve symptomen, op een schaal van niet (0) tot vaak (3) (range totaalscore 0 tot 42). Een review van Bjelland, Dahl, Haug en Neckelmann (2002) beschrijft een goede interne consistentie (HADS-A α = .83 en HADS-D α = .82), goede sensitiviteit en specificiteit (beide .80) en convergente validiteit (.49 tot .83). Spinhoven et al. (1997) vonden binnen verschillende Nederlandse doelgroepen een goede betrouwbaarheid (α = .83) en test-hertest-betrouwbaarheid (.91 na drie weken).
Om welbevinden te meten werd gebruikgemaakt van de Mental Health Continuum – Short Form (Keyes et al., 2008). De MHC-SF is een lijst voor positieve mentale gezondheid, met veertien vragen verdeeld over drie subschalen, te weten emotioneel, psychologisch en sociaal welbevinden. Deelnemers beoordeelden de frequentie van positieve gevoelens gedurende de afgelopen maand, op een schaal van nooit (0) tot dagelijks (5) (range totaalscore 0 tot 70; hoe hoger, hoe positiever). In onderzoek van Lamers, Westerhof, Bohlmeijer, ten Klooster en Keyes (2011) werd een goede interne betrouwbaarheid gevonden (α =.89), en werden de factorstructuur en de validiteit bevestigd.
De secundaire uitkomstmaten waren toegenomen mindfulness-vaardigheden en afgenomen experiëntiële vermijding. Om mindfulness-vaardigheden te meten werd gebruikgemaakt van de Five Facet Mindfulness Questionnaire – Short Form (Bohlmeijer, ten Klooster, Fledderus, Veehof, & Baer, 2011). De FFMQ-SF, gebaseerd op de FFMQ (Baer, Smith, Hopkins, Krietemeyer, & Toney, 2006), bestaat uit 24 vragen, verdeeld over vijf facetten van mindfulness: observeren, beschrijven, bewust handelen, niet-oordelen en non-reactief zijn. Deelnemers beoordeelden in welke mate een uitspraak over het algemeen voor hen waar is, op een schaal van nooit of bijna nooit waar (1) tot altijd waar (5) (range totaalscores 24-120). In onderzoek vonden Bohlmeijer et al. (2011) goede interne consistentie (α = .73-.91) en sensitiviteit voor verandering (Cohen's d .37-1.13).
Om experiëntiële vermijding te meten werd gebruikgemaakt van de Awareness and Action Questionnaire-II (Bond et al., 2011). De AAQ-II bestaat uit 10 vragen, waarbij deelnemers op een schaal van nooit waar (1) tot altijd waar (7) beoordeelden in welke mate ze interne negatieve ervaringen accepteren of er controle over willen hebben (range totaalscores 10-70). Een hogere score staat voor minder experiëntiële vermijding en meer acceptatie van de eigen vervelende innerlijke ervaringen. In onderzoek vonden Bond et al. (2011) een goede interne consistentie (α = .84) en test-hertest-betrouwbaarheid na 3 maanden (.81) en na een jaar (.79). In onderzoek binnen een Nederlandse algemene en klinische doelgroep vonden Jacobs, Kleen, de Groot, en A-Tjak (2008) een goede factorstructuur (50% verklaarde variantie) en goede betrouwbaarheid (α = .89).
Procedure
Deelnemers hadden een vrije keuze tussen behandeling mét of zonder MBCT-groepstraining. De door behandelaars aangemelde patiënten voor de MBCT-groep en de vergelijkingsgroep die aan de inclusiecriteria voldeden werden schriftelijk geïnformeerd over het onderzoek. Na ontvangst van een getekend informed-consent-formulier werd het dossier door onderzoeker gescreend op de in- en exclusiecriteria, en werd de M.I.N.I.-plus afgenomen. Na inclusie vulden deelnemers elke twee maanden thuis dezelfde vragenlijsten in. Tijdens de onderzoeksperiode van zes maanden waren er vier meetmomenten. Op basis van rapportage in het elektronisch dossier werd voor deelnemers geregistreerd hoeveel contacten er met welke disciplines waren geweest in deze zes maanden. In de vergelijkingsgroep vulden de behandelaars tijdens de onderzoeksperiode per sessie een registratieformulier in over de soort interventies die uitgevoerd waren, onderverdeeld naar de verschillende gezondheidspatronen die door Gordon (2006) onderscheiden worden (onder andere voeding, slaap, activiteiten, cognitie en stressverwerking). Dit is een gangbaar classificatiesysteem voor verpleegkundige diagnostiek. Middels het registratieformulier werd gecontroleerd of er mindfulness-oefeningen binnen de vergelijkingsgroep werden toegepast. Deelnemers die tijdens de onderzoeksperiode stopten met de behandeling werden beschouwd als uitvallers (MBCT: n = 4, regulier: n = 0). De uitvallers volgden slechts één of twee sessies MBCT, waardoor er niet van compliance gesproken kan worden en er ook geen effect van de interventie te verwachten was. De analyses werden primair uitgevoerd op de completers, maar ter controle werd er wel een intention-to-treat-analyse uitgevoerd waarin de uitvallers zijn meegenomen. Als imputatiemethode werd gekozen voor last number carried forward bij die uitvallers van wie geen T1-meting beschikbaar was (n = 2). Bij uitvallers (n = 2) met een T1-meting maar een ontbrekende follow-up-meting werd deze imputatie niet toegepast, om een eventueel positief effect van enkele MBCT-sessies niet ten onrechte over te nemen in de follow-up-metingen van deze uitvallers.
Statistische analyses
De resultaten worden zowel binnen de MBCT-groep en de TAU-groep getoetst, als tussen deze groepen vergeleken. Om te toetsen of binnen de groepen de totaalscores per meetmoment significant van elkaar verschillen op klachtniveau (HADS), welbevinden (MHC-SF), mindfulness-vaardigheden (FFMQ-SF) en experiëntiële vermijding (AAQ-II) is gebruikgemaakt van de Wilcoxon Signed Rank Test. Per groep zijn, op alle uitkomstmaten, de totaalscores op voormeting afgezet tegen de totaalscores op respectievelijk na- en follow-up-metingen. De toetsing wordt bij deze test uitgevoerd op de rangordes (positief of negatief) die het minst vaak voorkomen. Deze non-parametrische toets is gekozen vanwege de geringe groepsgrootte en omdat, bij visuele inspectie en toetsing van de normaliteit (Kolmogorov-Smirnov), de data niet normaal verdeeld bleken te zijn.
Met de Mann-Whitney U Test is zowel op primaire als secundaire uitkomstmaten getoetst of de groepen significant van elkaar verschillen op de voormeting. Met deze test zijn ook de gemiddelde verschilscores (tussen voormeting, en respectievelijk nameting en follow-up-metingen) tussen de groepen vergeleken om te onderzoeken of de veranderingen op de uitkomstmaten binnen de MBCT-groep groter waren dan binnen de vergelijkingsgroep.
Om te verkennen welk percentage van de verandering in klachten en welbevinden voorspeld wordt door toegenomen mindfulness-vaardigheden en afgenomen emotionele vermijding is gebruikgemaakt van lineaire regressieanalyse. Omdat dit een verkennende studie betreft, kunnen de gevonden resultaten alleen gebruikt worden om een bepaalde tendens te onderzoeken, welke een onderbouwing voor nader onderzoek kan vormen.
Voor alle bovengenoemde toetsen is gecorrigeerd voor uitschieters binnen de dataset. Er is gebruikgemaakt van SPSS 20.0 (IBM Corporation, 2011). De interpretatie van de effectgrootte is gebaseerd op de indeling van Cohen (1988).
Resultaten
De doorstroom van de deelnemers tijdens dit onderzoek, inclusief uitvallers, wordt afgebeeld in figuur 1. Van de 45 potentiële deelnemers hadden 23 deelnemers gekozen voor de MBCT-groep en 22 voor de reguliere zorggroep. Potentiële deelnemers vielen af vanwege de in- en exclusiecriteria (MBCT: n = 3, reguliere zorg: n = 3), omdat ze een op klachtvermindering gerichte behandeling wilden volgen (MBCT: n = 3, reguliere zorg: n = 2) of omdat ze niet aan het onderzoek wilden deelnemen (MBCT: n = 3, reguliere zorg: n = 8). Binnen de MBCT-groep vielen vier deelnemers binnen twee trainingsbijeenkomsten uit, omdat de aangeboden behandelvorm als niet passend werd ervaren. Binnen de reguliere zorggroep viel niemand uit. Er is ook sprake van enkele missings. Binnen de MBCT-groep werd van één deelnemer geen follow-up na vier maanden ontvangen en van twee deelnemers geen follow-up na zes maanden. Binnen de TAU-groep werden van één deelnemer geen follow-up-metingen ontvangen.
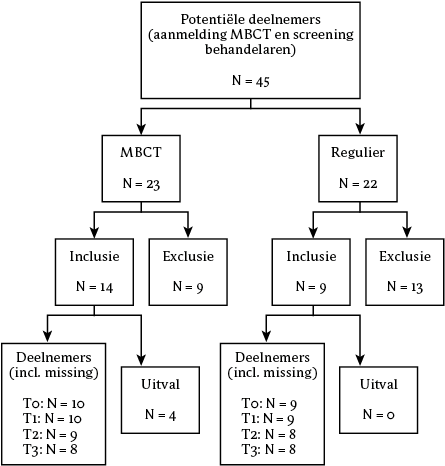
Figuur 1 Stroomdiagram van deelnemers
Demografische en klinische kenmerken van de deelnemers ten tijde van de voormeting zijn samengevat in tabel 1. De groepen werden op deze kenmerken met elkaar vergeleken (chi-kwadraat en t-toetsen), en verschilden hierin niet significant van elkaar (zie tabel 1). Ook met betrekking tot het totaal aantal behandelafspraken ten tijde van het onderzoek (p = .22) en het aantal afspraken per discipline (psychiater: p = .40, verpleegkundige: p = .19, psycholoog: p = .30) verschilden de groepen niet significant van elkaar. Daarnaast scoorden de groepen vergelijkbaar op alle uitkomstmaten bij voormeting (zie tabel 1).
Allereerst werd getoetst (middels de Wilcoxon Signed Rank Test) of de behandelingen tot verbeterde scores leidden binnen de groepen (zie tabel 2). Binnen de MBCT-groep bleken de klachten (HADS) significant te zijn gereduceerd. Dit betekent dat de klachten afnamen bij nameting en follow-up-metingen ten opzichte van de voormeting. Ook waren de scores op mindfulness-vaardigheden (FFMQ-SF) significant toegenomen en de scores op experiëntiële vermijding (AAQ-ΙΙ) significant afgenomen bij nameting en follow-up metingen ten opzichte van de voormeting. De effectgrootte (Cohen's d) van deze verschillen was middelgroot (zie tabel 2). De scores op ervaren welbevinden (MHC-SF) waren niet significant verschillend tussen de voormeting en de nameting en follow-up-metingen. Het ervaren welbevinden bleef dus gelijk ten opzichte van de voormeting. Ook de gemiddelde scores en standaarddeviaties per groep per meetmoment zijn voor alle uitkomstmaten weergegeven (zie tabel 3).
Binnen de reguliere zorggroep werd alleen een significante afname in ervaren welbevinden (MHC-SF) gevonden tussen voormeting en follow-up na zes maanden. Effectgrootte (Cohen's d) van dit verschil was middelgroot (zie tabel 2).
Tabel 2 Wilcoxon Signed Rank Test op de verschilscores tussen meetmomenten binnen de groepen voor zowel completers (C) als intention to treat (ITT)
| MBCT | Reguliere zorg | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| n | z | p | d | n | z | p | d | ||
| C/ITT | C/ITT | C/ITT | C | C = ITT | |||||
| HADS | T0-T1 | 10/13 | -2.30¹/-2.00 | .01*/.02 | -.51 | 9 | -1.41² | .08 | -.33 |
| T0-T2 | 9/12 | -2.18¹/-2.08 | .02*/.02 | -.51 | 8 | 0.00³ | .50 | .00 | |
| T0-T3 | 8/11 | -2.11¹/-2.11 | .02*/.02 | -.45 | 8 | -0.68¹ | .25 | -.17 | |
| MHC-SF | T0-T1 | 10/13 | -0.71²/-.67 | .26/.25 | -.16 | 9 | -1.36¹ | .09 | -.32 |
| T0-T2 | 9/12 | -1.43²/-1.33 | .08/.09 | -.33 | 8 | -0.98¹ | .16 | -.25 | |
| T0-T3 | 8/11 | -0.98²/-1.25 | .18/.11 | -.25 | 8 | -1.86¹ | .03* | -.47 | |
| FFMQ-SF | T0-T1 | 10/13 | -2.05²/-2.19 | .02*/.01 | -.46 | 9 | -0.59¹ | .28 | -.14 |
| T0-T2 | 9/12 | -2.08²/-1.94 | .02*/.03 | -.49 | 8 | -0.70¹ | .24 | -.18 | |
| T0-T3 | 8/11 | -1.96²/-2.08 | .03*/.02 | -.49 | 8 | -1.12¹ | .13 | -.28 | |
| AAQ-ΙΙ | T0-T1 | 10/13 | -2.10²/-2.05º | .02*/.02 | -.47 | 9 | -0.65² | .26 | -.15 |
| T0-T2 | 9/12 | -2.52²/-2.37 | .00**/.01 | -.59 | 8 | -0.14² | .44 | -.04 | |
| T0-T3 | 8/11 | -2.37²/-2.52 | .01**/.01 | -.59 | 8 | -0.42² | .34 | -.11 | |
Noten: HADS = Hospital Anxiety and Depression Scale; MHC-SF = Mental Health Continuum-Short Form; FFMQ-SF = Five Facet Mindfulness Questionnaire-Short Form; AAQ-II = Awareness and Action Questionnaire-II; p = 1-zijdige significantie; d = Cohen's d; * p <.05; ** p < .01; z = gebaseerd op kleinste waarde tussen positieve en negatieve rangorde; ¹ = gebaseerd op negatieve rangscore; T0 < T1,T2,T3; ² = gebaseerd op positieve rangscore; T0 > T1,T2,T3; ³ = gebaseerd op gelijke rangscore; T0 = T1,T2,T3.
Tabel 3 Gemiddelde score per groep, met standaarddeviatie per uitkomstmaat voor zowel completers (C) als intention to treat (ITT)
| MBCT | Reguliere zorg | ||||||
|---|---|---|---|---|---|---|---|
| C | ITT | C = ITT | |||||
| Gem | SD | Gem | SD | Gem | SD | ||
| HADS | T0 | 27.00 | 7.89 | 27.21 | 7.19 | 25.44 | 8.08 |
| T1 | 22.90 | 9.21 | 24.57 | 8.78 | 27.00 | 7.52 | |
| T2 | 19.67 | 9.99 | 21.75 | 10.0 | 24.50 | 7.07 | |
| T3 | 20.25 | 11.76 | 21.82 | 10.55 | 25.25 | 8.45 | |
| MHC-SF | T0 | 21.60 | 17.84 | 20.57 | 6.98 | 19.78 | 14.16 |
| T1 | 23.20 | 16.86 | 21.64 | 16.44 | 16.33 | 15.57 | |
| T2 | 27.22 | 17.01 | 25.92 | 16.58 | 17.88 | 13.72 | |
| T3 | 25.25 | 20.35 | 24.82 | 18.49 | 17.13 | 14.77 | |
| FFMQ-SF | T0 | 59.40 | 6.69 | 59.43 | 7.35 | 64.56 | 7.04 |
| T1 | 68.00 | 12.61 | 66.07 | 11.65 | 62.11 | 9.79 | |
| T2 | 71.56 | 11.00 | 69.17 | 11.27 | 60.88 | 7.61 | |
| T3 | 70.38 | 15.86 | 68.82 | 13.80 | 60.00 | 9.53 | |
| AAQ-II | T0 | 26.30 | 9.92 | 26.57 | 8.6 | 28.11 | 7.69 |
| T1 | 35.70 | 15.90 | 33.14 | 14.13 | 29.67 | 7.18 | |
| T2 | 38.22 | 12.12 | 35.25 | 12.11 | 29.62 | 7.39 | |
| T3 | 35.25 | 15.19 | 33.64 | 13.24 | 28.75 | 9.53 | |
Noten: HADS = Hospital Anxiety and Depression Scale; MHC-SF = Mental Health Continuum-Short Form; FFMQ-SF = Five Facet Mindfulness Questionnaire-Short Form; AAQ-II = Awareness and Action Questionnaire-II.
Vervolgens werd getoetst of de verandering in scores verschilde tussen de groepen (zie tabel 4). De klachtafname (HADS) binnen de MBCT-groep (mediaan = -4.50, -5.00, -4.00) was op alle verschilscores significant groter dan de klachttoename binnen de reguliere zorggroep (mediaan = 2.50, 1.50, 1.00). De toename in welbevinden (MHC-SF) binnen de MBCT-groep (mediaan = 2.50, 2.50, 2.50) verschilde niet significant van de afname in welbevinden binnen de reguliere zorggroep (mediaan = -1.00, -2.00, -4.50) bij nameting en follow-up na twee maanden, maar was wel significant groter bij follow-up na vier maanden. De toename in mindfulness-vaardigheden (FFMQ-SF) binnen de MBCT-groep (mediaan = 11.50, 16.00, 16.00) was op alle verschilscores significant groter dan de afname in de reguliere zorggroep (mediaan = -1.00, -5.00, -3.50). De afname in experiëntiële vermijding (AAQ-ΙΙ) binnen de MBCT-groep (mediaan = -6.50, -8.00, -5.00) verschilde niet significant van de afname binnen de reguliere zorggroep (mediaan = -1.00, -5.00, -1.50) bij nameting, maar was wel significant groter bij follow-up na vier en zes maanden. De effectgrootte (Cohen's d) van deze verschillen was middelgroot (zie tabel 4).
Correctie op uitschietende waarden binnen de data gaf minimale veranderingen in de beschreven significantieniveaus. Na correctie was alleen het verschil in klachtafname tussen de groepen twee maanden na de training niet meer significant (beide p = .07). Dit betekent dat de meerwaarde van de MBCT-groep op klachtafname alleen direct na de training en vier maanden later naar voren komt. Ook was, na correctie, de afname in ervaren welbevinden binnen de reguliere zorgroep tussen voor- en nameting significant (p = .05).
Correctie op de gevonden uitkomsten via een intention-to-treat-analyse (ITT) gaf minimale verandering in de beschreven significanties. In de ITT bleven alle gevonden significanties behouden, behalve het verschil tussen de groepen in verandering in klachten en in experiëntiële vermijding tussen beginmeting en follow-up na vier maanden (zie tabel 2 en 4).
Tabel 4 Mann-Whitney U Test op de verschilscores tussen de groepen voor zowel completers (C) als intention to treat (ITT)
| n | u | z | p | d | ||
|---|---|---|---|---|---|---|
| C/ITT | C/ITT | C/ITT | C/ITT | C | ||
| HADS | T0-T1 | 19/23 | 12.0/29.5 | -2.70/-2.12 | .00**/.02 | -.62 |
| T0-T2 | 17/20 | 17.5/30.5 | -1.79/-1.36 | .04*/.09 | -.42 | |
| T0-T3 | 16/19 | 12.0/22.5 | -2.23/-1.79 | .02*/.04 | -.54 | |
| MHC-SF | T0-T1 | 19/23 | 26.5/40.0 | -1.52/-1.46 | .07/.08 | -.35 |
| T0-T2 | 17/20 | 20.5/30.0 | -1.65/-1.40 | .07/.09 | -.40 | |
| T0-T3 | 16/19 | 16.0/21.0 | -1.74/-1.91 | .05*/.03 | -.42 | |
| FFMQ-SF | T0-T1 | 19/23 | 21.5/35.0 | -1.92/-1.77 | .03*/.04 | -.44 |
| T0-T2 | 17/20 | 09.0/18.0 | -2.59/-2.32 | .00**/.01 | -.61 | |
| T0-T3 | 16/19 | 10.0/16.0 | -2.12/-2.32 | .01*/.01 | -.51 | |
| AAQ-II | T0-T1 | 19/23 | 33.5/54.0 | -0.94/-0.57 | 0.18/.30 | -.22 |
| T0-T2 | 17/20 | 13.5/27.5 | -2.23/-1.59 | .01**/.06 | -.53 | |
| T0-T3 | 16/19 | 11.5/23.5 | -2.08/-1.70 | .02*/.05 | -.50 | |
Noten: HADS = Hospital Anxiety and Depression Scale; MHC-SF = Mental Health Continuum-Short Form; FFMQ-SF = Five Facet Mindfulness Questionnaire-Short Form; AAQ-II = Awareness and Action Questionnaire-II; p = 1-zijdige exact significantie; d = Cohen's d; * p < .05; ** p < .01.
Ten slotte werd met lineaire regressieanalyse verkend in welke mate de gevonden veranderingen op zowel klachtniveau (HADS) als ervaren welbevinden (MHC-SF) voorspeld werden door veranderingen in mindfulness-vaardigheden (FFMQ-SF) en in experiëntiële vermijding (AAQ-II). Er werden geen aanwijzingen gevonden voor collineariteit tussen deze voorspellers, en het model met beide factoren samen had de meest voorspellende waarde.
Bij nameting en bij follow-up na vier maanden werd 73% en na zes maanden 81% van de variantie in de klachten voorspeld door zowel de verandering in mindfulness-vaardigheden als in experiëntiële vermijding. De voorspellende waarde van mindfulness-vaardigheden (Bèta -.51, -.78, -.58) was daarbij hoger dan de voorspellende waarde van experiëntiële vermijding (Bèta -.43, -.55, -.39), vooral bij de follow-up-metingen. Daarbij is het verband tussen mindfulness-vaardigheden en klachten significant na 2 maanden (p = 0.01), 4 maanden (p < 0.01) en na 6 maanden (p = 0.02). Het verband tussen klachten en experiëntiële vermijding is alleen significant na 2 maanden (p = 0.02). De variantie in het niveau van welbevinden werd bij nameting voor 60%, bij follow-up na vier maanden voor 59% en na zes maanden voor 73% voorspeld door de verandering in mindfulness-vaardigheden en in experiëntiële vermijding. De voorspellende waarde van experiëntiële vermijding (Bèta .70, .46, .49) was daarbij hoger dan de voorspellende waarde van mindfulness-vaardigheden (Beta .11, .38, .42), vooral bij de nameting. Daarbij is het verband tussen mindfulness-vaardigheden en welbevinden op geen van de meetmomenten significant, en is het verband tussen experiëntiële vermijding en welbevinden alleen significant twee maanden na de interventie (p < 0.01).
Alle onderzochte verbanden zouden in een grotere steekproef opnieuw onderzocht moeten worden om een definitieve uitspraak te kunnen doen over de effecten van deze twee elementen van MBCT op klachtniveau en welbevinden.
Discussie
Het doel van dit onderzoek was om de meerwaarde van reguliere zorg aangevuld met een MBCT-training te onderzoeken bij mensen met chronische angst- of depressieve klachten voor wie evidence-based behandelingen onvoldoende effectief zijn gebleken. De resultaten van dit exploratieve onderzoek wijzen erop dat er inderdaad sprake zou kunnen zijn van een meerwaarde, hoewel deze resultaten met voorzichtigheid dienen te worden geïnterpreteerd vanwege het design van de studie (namelijk een ongerandomiseerd, gecontroleerd onderzoek waarbij een groepsinterventie met individuele reguliere zorg wordt vergeleken), alsmede vanwege de kleine en selecte studiepopulatie waarop deze bevindingen zijn gebaseerd. Desalniettemin laat de MBCT-groep direct na de training een afname van klachten en experiëntiële vermijding zien, en een toename van mindfulness-vaardigheden ten opzichte van de voormeting. Deze effecten blijven behouden tot vier maanden na de training. Op alle uitkomstmaten scoort de MBCT-groep bij follow-up-metingen significant beter dan de vergelijkingsgroep; voor de afname in klachten en de toename in mindfulness-vaardigheden geldt dit ook direct na de training. Alle effecten zijn middelgroot (range .42 – .62). Ten slotte lijken mindfulness-vaardigheden en experiëntiële vermijding gezamenlijk goede voorspellers te zijn van een toename in ervaren welbevinden en een afname van angst- en stemmingsklachten, direct na de interventie en op langere termijn. De toename van mindfulness-vaardigheden lijkt meer samen te hangen met een vermindering van klachten. Een afname van experiëntiële vermijding lijkt meer samen te hangen met toegenomen ervaren welbevinden. Daarbij moet in acht genomen worden dat dit gebaseerd is op een kleine steekproef, waarbij de power beperkt is en de verdeling van de MHC-SF links scheef was. Desondanks zijn er op meerdere meetmomenten significante verbanden gevonden tussen mindfulness-vaardigheden en experiëntiële vermijding die relevant zijn om in een grotere steekproef nader te onderzoeken.
Zoals beschreven is er weinig en slechts klein, ongecontroleerd onderzoek naar het effect van MBCT bij deze gemengde patiëntengroep voorhanden. De gevonden klachtafname en toename in mindfulness-vaardigheden zijn vergelijkbaar met de resultaten die Green en Bieling (2012), Ree en Craigie (2007), Stoppelenburg (2008) en Finucane en Mercer (2006) beschrijven. Barnhofer et al. (2009) vonden in een RCT met chronische, recidiverende depressieve stoornissen en deels comorbide angststoornissen ook significante afname van depressieve klachten in de groep die MBCT en reguliere zorg ontving, en geen significante veranderingen in de groep die alleen reguliere zorg ontving. Het effect op welbevinden is in deze studie niet onderzocht. De effectgrootte van klachtafname in dit onderzoek ligt hoger dan de gemiddelden die Hofmann et al. (2010) in een meta-analyse rapporteren voor het effect van MBT voor angstklachten (hedges g .33) en voor depressieve klachten (hedges g .41), in onderzoek waarin wordt vergeleken met wachtlijst en reguliere zorg. In deze analyse zijn ook onderzoeksgroepen met subklinisch klachtenniveau meegenomen waarin lagere effectgrootte te verwachten is. De gevonden effectgrootte ligt lager dan de gemiddelden die zij rapporteren bij angststoornissen (hedges g .97) en depressieve stoornissen (hedges g .95). Hierbij is echter ook ongecontroleerd onderzoek meegenomen. Opvallend is verder dat binnen dit onderzoek er een groter effect op klachtniveau dan op het niveau van welbevinden werd gevonden, terwijl MBCT juist primair gericht is op het leren omgaan met de bestaande klachten en daarmee het verbeteren van de kwaliteit van leven. Een mogelijke verklaring voor dit verschil kan zijn dat ervaren welbevinden sterker samenhangt met de vaak ongunstige psychosociale omstandigheden binnen deze patiëntengroep dan de ervaren klachten, waardoor er binnen deze uitkomstmaat meer ruimte voor verbetering was.
We hebben in dit onderzoek echter expliciet gekozen voor een naturalistische opzet, zodat de gevonden resultaten makkelijker te generaliseren zijn naar de alledaagse klinische praktijk. De studie heeft beoogd de klinische praktijk zo goed mogelijk na te bootsen. Vandaar dat er ook besloten is de heterogeniteit in de onderzoekspopulatie te laten bestaan (de MBCT-methodiek is ook transdiagnostisch toe te passen), evenals de eigen voorkeur van de patiënt te laten bepalen in welke onderzoeksgroep een patiënt terechtkwam. Ook dit is conform de werkwijze in de klinische praktijk. Dit maakt de resultaten gemakkelijker generaliseerbaar naar de klinische praktijk, maar hierdoor ontbreekt informatie rondom de effectiviteit bij een specifieke en homogene doelgroep, evenals informatie rondom de effectiviteit bij ongemotiveerde patiënten. Desalniettemin is het vanwege de transdiagnostische aard van de interventie ook niet waarschijnlijk dat deze interventie bij één specifieke doelgroep of een ongemotiveerde doelgroep zal worden toegepast.
Ook vanwege het exploratieve karakter van dit onderzoek dienen de resultaten echter wel met voorzichtigheid te worden geïnterpreteerd. Allereerst vanwege de beperkte omvang van de onderzoeksgroepen, de grote standaarddeviaties binnen de groepen en het gebruik van herhaalde toetsen, kunnen gevonden verschillen op toeval berusten. Ook kunnen de resultaten mogelijk niet alleen aan MBCT als methodiek worden toegeschreven, omdat de onderzoeksgroepen ook verschilden in dosering (en daarmee ook aandacht) en vorm van behandelaanbod. De MBCT-groep heeft door de training gemiddeld 25 uur meer behandeling gehad dan de reguliere zorggroep en de training heeft in groepsverband plaatsgevonden. Alle genoemde factoren kunnen, naast de MBCT-training, hebben bijgedragen aan de gevonden effecten. Deze relatief intensieve behandeling lijkt de moeite waard bij mensen uit deze complexe doelgroep bij wie reguliere behandelingen onvoldoende effectief zijn gebleken. Ten slotte heeft er geen randomisatie plaatsgevonden en is het de vraag in hoeverre de groepen voldoende vergelijkbaar zijn in motivatie voor behandeling. Hoewel er geen significante verschillen tussen de groepen zijn gevonden, valt bij visuele inspectie voorafgaand aan de interventie op dat er binnen de MBCT-groep minder deelnemers zijn met een behandelvoorgeschiedenis van zes jaar of langer. De vier uitgevallen deelnemers binnen de MBCT-groep hebben allen een langduriger behandelvoorgeschiedenis en als belangrijkste reden van uitval is benoemd dat de methodiek niet aansprak. Mogelijk is het zo dat de meest chronische groep patiënten minder snel kiest om nog iets nieuws aan te gaan, in de loop der jaren meer gedemoraliseerd is geraakt en sneller stopt als de eerste kennismaking onvoldoende aanspreekt. Deze factor kan hebben bijgedragen aan de gevonden positieve effecten van de MBCT-groep ten opzichte van de reguliere zorggroep.
Concluderend komen er uit dit onderzoek aanwijzingen naar voren dat MBCT in aanvulling op reguliere behandeling betere resultaten lijkt te geven dan reguliere behandeling alleen. Er is direct na de training meer afname in klachten, meer toename van mindfulness-vaardigheden en meer afname van experiëntiële vermijding dan binnen de reguliere zorggroep, en deze effecten blijven behouden tot vier maanden na de training. Deze behandelvorm, die zich niet primair richt op het veranderen van de klachten, lijkt dus een goede aanvulling te kunnen zijn op het bestaande behandelarsenaal binnen de specialistische ggz voor deze specifieke chronische doelgroep. Zoals hierboven aangegeven moeten deze conclusies gezien worden in het licht van een naturalistisch design bij een relatief kleine en selecte doelgroep. Wel geven de gevonden tendensen voldoende aanleiding voor vervolgonderzoek middels een grotere, gerandomiseerde en gecontroleerde trial. Hierbij is het van belang om een controle-interventie te kiezen die in vorm en duur meer overeenstemming vertoont met de MBCT-groep. Ook is aan te bevelen om nader onderzoek te doen naar de onderliggende mechanismen waardoor MBCT een positief effect heeft gehad op zowel klachtafname als toegenomen welbevinden. Zodoende kunnen ook specifieke klinische kenmerken gevonden worden die als positieve indicatoren kunnen worden aangemerkt voor het al dan niet aanbieden van MBCT binnen deze chronische doelgroep. Gezien de noodzaak om juist voor de meest chronische doelgroep een alternatief evidence-based aanbod te vinden, is het essentieel om deze groep in vervolgonderzoek voldoende te blijven betrekken.
Literatuur
- Baer, R. A. (2003). Mindfulness training as a clinical intervention: A conceptual and empirical review. Clinical Psychology: Science and Practice, 10, 125-143. doi: 10.1093/clipsy/bpg015
- Baer, R. A. (Ed.) (2005). Mindfulness-based treatment approaches: Clinician's guide to evidence base and applications. New York: Academic Press.
- Baer, R. A., Smith, G. T., Hopkins, J., Krietemeyer, J., & Toney, L. (2006). Using self-report assessment methods to explore facets of mindfulness. Assessment, 13, 27-45. doi:10.1177/1073191105283504
- Barnhofer, T., Crane, C., Hargus, E., Amarasinghe, M., Winder, R., & Williams, J. M. G. (2009). Mindfulness-based cognitive therapy as a treatment for chronic depression: A preliminary study. Behaviour Research and Therapy, 47, 366-373. doi: 10.1016/j.brat.2009.01.019
- Bjelland, I., Dahl, A. A., Haug, T. T., & Neckelmann, D. (2002). The validity of the Hospital Anxiety and Depression Scale: An updated literature review. Journal of Psychosomatic Research, 52, 69-77.
- Bohlmeijer, E., ten Klooster, P. M., Fledderus, M., Veehof, M., & Baer, R. (2011). Psychometric properties of the Five Facet Mindfulness Questionnaire in depressed adults and development of a short form. Assessment, 18, 308-320. doi: 10.1177/1073191111408231
- Bond, F. W., Hayes, S. C., Baer, R. A., Carpenter, K. M., Guenole, N., Orcutt, H. K., ... Zettle, R. D. (2011). Preliminary psychometric properties of the Acceptance and Action Questionnaire-II: A revised measure of psychological inflexibility and experiential avoidance. Behavior Therapy, 42, 676-688.
- Clark, D. A., & Beck, A. T. (2010). Cognitive therapy of anxiety disorders science and practice. New York: The Guilford Press.
- Coelho, H. F., Canter, P. H., & Ernst, E. (2007). Mindfulness-based cognitive therapy: Evaluating current evidence and informing future research. Journal of Consulting and Clinical Psychology, 75, 1000-1005. doi: 10.1037/0022-006X.75.6.1000
- Cohen, J. (1988). Statistical power analysis for the behavioral sciences. Hillsdale, NJ: Lawrence Erlbaum Associates.
- Craigie, M. A., Rees, C. S., & Marsh, A. (2008). Mindfulness-based cognitive therapy for generalized anxiety disorder: A preliminary evaluation. Behavioural and Cognitive Psychotherapy, 36, 553-568. doi: 10.1017/S135246580800458X
- Evans, S., Ferrando, S., Findler, M., Stowell, C., Smart, C., & Haglin, D. (2008). Mindfulness-based cognitive therapy for generalized anxiety disorder. Journal of Anxiety Disorders, 22, 716-721. doi: 10.1016/j.janxdis.2007.07.005
- Finucane, A., & Mercer, S. W. (2006). An exploratory mixed methods study of the acceptability and effectiveness of mindfulness-based cognitive therapy for patients with active depression and anxiety in primary care. BMC Psychiatry, 6, 14. doi: 10.1186/1471-244X-6-14
- Godfrin, K. A., & van Heeringen, C. (2010). The effects of mindfulness-based cognitive therapy on recurrence of depressive episode, mental health and quality of life: A randomized controlled study. Behaviour Research and Therapy, 48, 738-746. doi:10.1016/j.brat.2010.04.006
- Gordon, M. (2006). Handleiding verpleegkundige diagnostiek. Maarssen: Elsevier Gezondheidzorg.
- Green, S. M., & Bieling, P. J. (2012). Expanding the scope of mindfulness-based cognitive therapy: Evidence for effectiveness in a heterogeneous psychiatric sample. Cognitive and Behavioral Practice, 19, 174-180.
- Hamidian, S., Omidi, A., Mousavinasab, S. M., & Naziri, G. (2013). Comparison of the effect of mindfulness-based cognitive therapy accompanied by pharmacotherapy with pharmaco-therapy alone in treating dysthymic patients. Iranian Red Crescent Medical Journal, 15, 239-244. doi: 10.5812/ircmj.8024
- Hayes, S. C., Strosahl, K., Wilson, K. G., Bissett, R. T., Pistorello, J., Toarmino, D., ... McCurry, S. M. (2004). Measuring experiential avoidance: A preliminary test of a working model. The Psychological Record, 54, 553-578. Verkrijgbaar bij: http:/opensiuc.lib.siu.edu/tpr/vol54/iss4/5
- Hofmann, S. G., Sawyer, A. T., Witt, A. A., & Oh, D. (2010). The effect of mindfulness-based therapy on anxiety and depression: A meta-analytic review. Journal of Consulting and Clinical Psychology, 78, 169-183. doi: 10.1037/a0018555
- IBM Corporation (2011). IBM SPSS Statistics for Windows. New York: Armonk IBM Corp.
- Jacobs, N., Kleen, M., de Groot, F., & A-Tjak, J. (2008). Het meten van experiëntiële vermijding: De Nederlandse versie van de Acceptance and Action Questionnaire-ΙΙ. Gedragstherapie, 41, 349-361.
- Kabat-Zinn, J. (1990). Full catastrophe living: Using the wisdom of your body and mind to face stress, pain and illness. New York: Delacorte.
- Kabat- Zinn, J. (2003). Mindfulness-based interventions in context: Past, present, and future. Clinical Psychology; Science and Practice, 10, 144-156. doi: 10.1093/clipsy.bpg016
- Kenny, M. A., & Williams, J. M. G. (2007). Treatment-resistant depressed patients show a good response to mindfulness-based cognitive therapy. Behaviour Research and Therapy, 45, 617-625. doi: 10.1016/j.brat.2006.04.008
- Keyes, C. L. M., Wissing, M., Potgieter, J. P., Temane, M., Kruger, A., & van Rooy, S. (2008). Evaluation of the mental health continuum-short form (MHC-SF) in Setswana-speaking South Africans. Clinical Psychology & Psychotherapy, 15, 181-192. doi: 10.1002/cpp.572
- Kim, Y. W., Lee, S.-H., Choi, T. K., Suh, S. Y., Kim, B., Kim, C.M., ... Yook, K.-H. (2009). Effectiveness of mindfulness-based cognitive therapy as an adjuvant to pharmacotherapy in patients with panic disorder or generalized anxiety disorder. Depression and Anxiety, 26, 601-606. doi: 10.1002/da.20552
- Kim, B., Lee, S.-H., Kim, Y. W., Choi, K. T., Yook, K., Suh, S. Y., ... Yook, K.-H. (2010). Effectiveness of a mindfulness-based cognitive therapy program as an adjunct to pharmacotherapy in patients with panic disorder. Journal of Anxiety Disorders, 24, 590-595. doi: 10.1016/j.janxdis.2010.03.019
- Kingston, T., Dooley, B., Bates, A., Lawlor, E., & Malone, K. (2007). Mindfulness-based cognitive therapy for residual depressive symptoms. Psychology and Psychotherapy: Theory, Research and Practice, 80, 193-203. doi: 10.1348/147608306x116016
- Kuyken, W., Byford, S., Taylor, R. S., Watkins, E., Holden, E., White, K., ... Teasdale, J. D. (2008). Mindfulness-based cognitive therapy to prevent relapse in recurrent depression. Journal of Consulting and Clinical Psychology, 76, 966-78. doi: 10.1037/a0013786
- Lamers, S. M. A., Westerhof, G. J., Bohlmeijer, E. T., ten Klooster, P. M., & Keyes, C. L. M. (2011). Evaluating the psychometric properties of the Mental Health Continuum – Short Form (MHC-SF). Journal of Clinical Psychology, 67, 99-110. doi: 10.1002/jclp.20741
- Ma, H. S., & Teasdale, J. D. (2004). Mindfulness-based cognitive therapy for depression: Replication and exploration of differential relapse prevention effects. Journal of Consulting and Clinical Psychology, 72, 31-40. doi: 10.1037/0022-006X.72.1.31
- Penninx, B. W., Nolen, W. A., Lamers, F., Zitman, F. G., Smit, J. H., Spinhoven, P., ... Beekman, A. T. (2011). Two-year course of depressive and anxiety disorders: Results from the Netherlands Study of Depression and Anxiety (NESDA). Journal of Affective Disorders, 133, 76-85. doi:10.1016/j.jad.2011.03.027
- Ree, M. J., & Craigie, M. A. (2007). Outcomes following mindfulness-based cognitive therapy in a heterogeneous sample of adult outpatients. Behaviour Change, 24, 70-86.
- Segal, Z. V., Bieling, P., Young, T., MacQueen, G., Cooke, R., Martin, L., ... Levitan, R. D. (2010). Antidepressant monotherapy vs sequential pharmacotherapy and mindfulness-based cognitive therapy, or placebo, for relapse prophylaxis in recurrent depression. Archives of General Psychiatry, 67, 1256-1264.
- Sheehan, D. V., Lecrubier, Y., Sheehan, K. H., Amorim, P., Janavs, J., Weiller, E., ... Dunbar, G. C. (1998). The MINI-international neuropsychiatric interview (M.I.N.I.): The development and validation of a structured diagnostic psychiatric interview for DSM-IV and ICD-10. Journal of Clinical Psychiatry, 59, 22-33.
- Sheehan, D. V., Lecrubier, Y., Sheehan, K. H., Janavs, J., Weiller, E., Keskinder, A.,... Dunbar, G. C. (1997). The validity of the MINI-international neuropsychiatric interview (M.I.N.I.) according to the SCID-P and its reliability. European Psychiatry, 12, 232-241.
- Speckens, A. E. M., van den Kieboom, P., Jansen, H., de Haas, N., & Wijsman, C. (2009). Werkmap mindfulness-based cognitieve therapie: Met aandacht anders leren omgaan met onplezierige gedachten en gevoelens. Nijmegen: UMC St. Radboud, Afdeling Psychiatrie.
- Spijker, J., Bockting, C. L. H., Meeuwissen, J. A. C., van Vliet, I. M., Emmelkamp, P. M. G., Hermens, M. L. M., & van Balkom, A. L. J. M. (namens de Werkgroep Multidisciplinaire Richtlijnontwikkeling Angststoornissen/Depressie) (2013). Multidisciplinaire Richtlijn Depressie (3de revisie). Richtlijn voor de diagnostiek, behandeling en begeleiding van volwassen patiënten met een depressieve stoornis. Utrecht: Trimbos-instituut.
- Spinhoven, P., Ormel, J., Sloekers, P. P., Kempen, G. I., Speckens, A. E., & van Hemert, A. M. (1997). A validation study of the Hospital Anxiety and Depression Scale (HADS) in different groups of Dutch subjects. Psychological Medicine, 27, 363-370.
- Stoppelenburg, E. (2008). Effecten en waardering van de cursus Mindfulness Based Cognitieve Therapie. GGzet Wetenschappelijk, 12(1), 20-36.
- Teasdale, J. D., Moore, R. G., Hayhurst, H., Pope, M., Williams, S., & Segal, Z. V. (2002). Metacognitive awareness and prevention of relapse in depression: Empirical evidence. Journal of Consulting and Clinical Psychology, 70, 275-287. doi: 10.1037/0022-006X.70.2.275
- Teasdale, J. D., Segal, Z. V., Williams, J. M. G., Ridgeway, V. A., Soulsby, J. M., & Law, M. A. (2000). Prevention of relapse/recurrence in major depression by mindfulness-based cognitive therapy. Journal of Consulting and Clinical Psychology, 68, 615-623. doi:10.1037/0022-006X.68.4.615
- van Aalderen, J. R., Donders, A. R., Giommi, F., Spinhoven, P., Barendregt, H. P., & Speckens, A. E. (2012). The efficacy of mindfulness-based cognitive therapy in recurrent depressed patients with and without a current depressive episode: A randomized controlled trial. Psychological Medicine, 42, 989-1001. doi: 10.1017/S0033291711002054
- van Balkom, A. L. J. M., van Vliet, I. M., Emmelkamp, P. M. G., Bockting, C. L. H., Spijker, J., Hermens M. L. M. & Meeuwissen, J. A. C. (namens de Werkgroep Multidisciplinaire Richtlijnontwikkeling Angststoornissen/Depressie) (2013). Multidisciplinaire Richtlijn Angststoornissen (3de revisie). Richtlijn voor de diagnostiek, behandeling en begeleiding van volwassen patiënten met een angststoornis. Utrecht: Trimbos-instituut.
- Westerhof, G. J., & Keyes, C. L. M. (2010). Mental illness and mental health: The two continua model across the lifespan. Journal of Adult Development, 17, 110-119.
- World Health Organization (2005). Promoting mental health: Concepts, emerging evidence, practice. Geneva: WHO.
- Zigmond, A. S., & Snaith, R. P. (1983). The hospital anxiety and depression scale. Acta Psychiatrica Scandinavica, 67, 361-370.
 © 2009-2025 Uitgeverij Boom Amsterdam
© 2009-2025 Uitgeverij Boom Amsterdam
De artikelen uit de (online)tijdschriften van Uitgeverij Boom zijn auteursrechtelijk beschermd. U kunt er natuurlijk uit citeren (voorzien van een bronvermelding) maar voor reproductie in welke vorm dan ook moet toestemming aan de uitgever worden gevraagd:
Behoudens de in of krachtens de Auteurswet van 1912 gestelde uitzonderingen mag niets uit deze uitgave worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm of op enige wijze, hetzij elektronisch, mechanisch door fotokopieën, opnamen of enig andere manier, zonder voorafgaande schriftelijke toestemming van de uitgever.
Voor zover het maken van kopieën uit deze uitgave is toegestaan op grond van artikelen 16h t/m 16m Auteurswet 1912 jo. Besluit van 27 november 2002, Stb 575, dient men de daarvoor wettelijk verschuldigde vergoeding te voldoen aan de Stichting Reprorecht te Hoofddorp (postbus 3060, 2130 KB, www.reprorecht.nl) of contact op te nemen met de uitgever voor het treffen van een rechtstreekse regeling in de zin van art. 16l, vijfde lid, Auteurswet 1912.
Voor het overnemen van gedeelte(n) uit deze uitgave in bloemlezingen, readers en andere compilatiewerken (artikel 16, Auteurswet 1912) kan men zich wenden tot de Stichting PRO (Stichting Publicatie- en Reproductierechten, postbus 3060, 2130 KB Hoofddorp, www.cedar.nl/pro).
No part of this book may be reproduced in any way whatsoever without the written permission of the publisher.
Inloggen VGCt en VVGT
Leden van de VGCt en de VVGT loggen in via de site van hun vereniging. Als u op die site bent ingelogd als lid, vindt u daar een button naar het Tijdschrift voor Gedragstherapie.
English
Behavioral Therapy: Journal for Behavioral Therapy and Cognitive Therapy ISSN 0167-7454
Information in English can be found here.







