Inhoud
Online mindfulness-based cognitieve therapie bij kanker
Samenvatting
Ernstige vermoeidheid en angst- en depressieklachten zijn veelvoorkomende klachten bij en na kanker. In een aanzienlijk deel van de kankerpatiënten voldoen de klachten aan de criteria van de somatisch-symptoomstoornis, depressie of de angststoornis. Mindfulness-based cognitieve therapie (MBCT) is effectief gebleken in het verminderen van deze klachten bij kanker. Mede door hun vermoeidheid is het voor een deel van de patiënten echter lastig om op vaste tijden naar een locatie af te reizen voor MBCT. Een online variant van het programma (eMBCT) kan een goed alternatief bieden voor deze groep patiënten.
In de afgelopen jaren zijn er in Nederland twee driearmige gerandomiseerde gecontroleerde trials uitgevoerd naar de effectiviteit van eMBCT bij mensen met kanker. In de studie Fitter na kanker (n = 167) werd bij patiënten die kampten met ernstige vermoeidheid eMBCT en een online training Ambulante Activiteiten Feedback (AAF) vergeleken met een controlegroep die psycho-educatie kreeg; in de studie BeMind (n = 245) werden bij patiënten met ernstige psychische klachten de effecten van eMBCT onderzocht samen met face-to-face groeps-MBCT, in vergelijking met gebruikelijke zorg.
Uit de studie Fitter na kanker bleek dat na eMBCT en na AAF de vermoeidheidsklachten zowel significant als klinisch relevant afnamen ten opzichte van de psycho-educatiegroep. De effecten bleven behouden in de negen maanden na de interventie. Uit de studie BeMind bleek dat na eMBCT en MBCT psychische klachten zowel significant als klinisch relevant afnamen in vergelijking met de gebruikelijke zorg. In de negen maanden na de interventie namen de klachten nog verder af.
Op basis van deze twee studies kunnen we concluderen dat deelname aan eMBCT met online therapeutische begeleiding leidt tot een afname van vermoeidheid en psychische klachten bij en na kanker. Dit verbetert de toegankelijkheid van psychologische zorg voor mensen met kanker.
Inleiding
Naar verwachting zullen vanaf 2025 wereldwijd elk jaar twintig miljoen mensen de diagnose kanker krijgen. Hoewel tal van patiënten over opvallend veel veerkracht beschikken, heeft de diagnose een enorme impact op hun leven. Een van de meest voorkomende bijwerkingen van kanker en de behandeling ervan is vermoeidheid, gekenmerkt door gevoelens van slapte, uitputting en gebrek aan energie. Deze vermoeidheid verschilt van het alledaagse moe zijn, omdat ze niet direct afneemt na rust of slaap en niet in verhouding staat met recente activiteiten (Berger et al., 2015). Een op de vier patiënten ervaart nog maanden tot jaren na de succesvolle behandeling van hun kanker ernstige vermoeidheid (Goedendorp, Gielissen, Verhagen, & Bleijenberg, 2013). Deze vermoeidheid wordt door ons 'chronische kankergerelateerde vermoeidheid' (CKV) genoemd. CKV wordt als erg stressvol ervaren en beperkt het dagelijks functioneren. In veel gevallen voldoet CKV aan de criteria van een somatisch-symptoomstoornis (American Psychiatric Association, 2014).
Een deel van de mensen met kanker kampt niet alleen met vermoeidheid, maar ook met psychische klachten. Zo'n 15% voldoet aan de criteria voor depressie en 10% aan de criteria voor angststoornis (Mitchell et al., 2011). Een angst- of stemmingsstoornis bij kanker beperkt de kwaliteit van leven, heeft negatieve effecten op de behandeltrouw, leidt tot langere ziekenhuisbezoeken en hangt samen met hogere gezondheidszorgkosten (Colleoni et al., 2000; Egede, 2007; Prieto et al., 2002). Effectieve en toegankelijke interventies zijn nodig om CKV en psychische klachten bij kanker te verminderen en daarmee de kwaliteit van leven van patiënten te verbeteren.
Mindfulness-based cognitieve therapie
Mindfulness-based interventies (MBI's), zoals mindfulness-based cognitieve therapie (MBCT; Segal, Williams, & Teasdale, 2002), worden steeds vaker toegepast om klachten van vermoeidheid, angst en depressie bij kanker te behandelen. MBCT is een geprotocolleerde groepsbehandeling van acht weken, met wekelijkse sessies van 2,5 uur, en een oefendag tussen sessie 6 en sessie 7. Mindfulness wordt gedefinieerd als het aandacht besteden aan ervaringen in het huidige moment met een accepterende, niet-oordelende houding (Kabat-Zinn, 2013). Gedurende de sessies ontwikkelen deelnemers vaardigheden om meer inzicht in en grip op hun klachten te krijgen, onder andere door het toelaten van pijnlijke herinneringen en emoties. Deelnemers wordt gevraagd elke dag thuis te oefenen met behulp van geluidsbestanden. In de loop van de sessies krijgen ze verschillende oefeningen aangeboden, zoals de lichaamsverkenning, zitmeditatie, bewegen met aandacht en de loopmeditatie. Daarnaast worden ook elementen uit de cognitieve gedragstherapie behandeld, zoals hoe gedachten, gevoel en gedrag met elkaar samenhangen, en omgaan met automatische negatieve gedachten. Tijdens de bijeenkomsten is er ruimte om ervaringen met de oefeningen met elkaar te delen. Het programma is aangepast voor mensen met kanker. Zo is er psycho-educatie aan toegevoegd over het omgaan met vermoeidheid en houden de instructies bij de bewegingsoefeningen rekening met veelvoorkomende fysieke klachten bij kanker, zoals oedeemarmen en pijn (van der Lee & Garssen, 2012).
Sinds de eerste studie uit 2000 positieve effecten liet zien op angst- en depressieve klachten bij mensen met kanker (Speca, Carlson, Goodey, & Angen, 2000), zijn er meer dan vijftien gerandomiseerde gecontroleerde trials (RCT's) gepubliceerd. Verschillende meta-analyses hebben aangetoond dat in vergelijking met gebruikelijke zorg of een wachtlijstgroep, MBCT en andere MBI's leiden tot een afname van vermoeidheid, angst en depressie bij mensen met kanker (Piet, Würtzen, & Zachariae, 2012; Shaw, Sekelja, Frasca, Dhillon, & Price, 2018).
Online MBCT
Mede door hun vermoeidheid is het voor een deel van de patiënten lastig om op vaste tijden naar een locatie af te reizen voor MBCT. Een online variant van het programma kan een goed alternatief bieden voor deze groep patiënten. Deze is makkelijk toegankelijk, bespaart reistijd en reiskosten, en patiënten kunnen vanuit hun eigen omgeving en in hun eigen tijd deelnemen. Zo heeft het Helen Dowling Instituut (HDI) in 2009 een online variant van het MBCT-programma ontwikkeld speciaal voor mensen met kanker die kampen met CKV (Bruggeman-Everts, van der Lee, & de Jager-Meezenbroek, 2015). Het programma Minder Moe is een individuele online MBCT (eMBCT), waarin hetzelfde protocol wordt gehanteerd als tijdens de groepssessies. Er vindt wekelijks contact plaats tussen patiënt en behandelaar via e-mail of telefoon. Op een beveiligde website kunnen deelnemers de informatie en audiobestanden met oefeningen vinden en met hun behandelaar communiceren.
De eerste onderzoeken naar eMBI-programma's laten zien dat eMBI's effectief zijn in het verminderen van psychische klachten bij verschillende patiëntengroepen (Andersson, 2016). Hoewel er nog maar weinig bekend is over de effecten van eMBCT bij mensen met kanker, blijkt uit een ongecontroleerde cohortstudie onder 257 vermoeide patiënten dat het programma Minder Moe effectief is in het verminderen van vermoeidheid en psychische klachten (Bruggeman-Everts et al., 2015). Daarnaast liet een gecontroleerd onderzoek naar een eMBI onder 62 patiënten zien dat de online groepssessies met videobellen effectief bleken in het verbeteren van de stemming en stressklachten (Zernicke et al., 2013).
Studies Fitter na kanker en BeMind
In de afgelopen jaren zijn er twee grote gerandomiseerde gecontroleerde trials uitgevoerd in Nederland naar de effectiviteit van eMBCT bij mensen met kanker. In de studie Fitter na kanker (FNK) werd bij patiënten die kampten met CKV een groep die Minder Moe en een online training Ambulante Activiteiten Feedback (AAF) kreeg, vergeleken met een controlegroep die alleen psycho-educatie (PE) kreeg (Bruggeman-Everts et al., 2017; Wolvers et al., 2016).
In de studie BeMind werden bij patiënten met ernstige psychische klachten de effecten van de eMBCT onderzocht samen met de face-to-face groeps-MBCT, in vergelijking met gebruikelijke zorg. Voor de studie BeMind werd het programma Minder Moe in samenwerking met de deelnemende centra aangepast, zodat het geschikter was voor mensen met kanker die niet vermoeidheid maar angst of depressie als belangrijkste klacht hadden (Cillessen et al., 2018; Compen et al., 2018). De resultaten van beide RCT's worden hieronder besproken.
Studie Fitter na kanker
In de behandeling van CKV zijn zowel psychosociale interventies (zoals MBCT) als interventies met fysieke activiteiten (zoals AAF) effectief gebleken. Samen met Roessingh Research and Development en de Universiteit Twente onderzocht het HDI in de FNK-studie de effectiviteit van beide interventies.
Methode
Design
De FNK-studie is een driearmige trial, waarin eMBCT en AAF werden vergeleken met PE. Het studieprotocol is eerder gepubliceerd (Wolvers, Bruggeman-Everts, van der Lee, van de Schoot, & Vollenbroek-Hutten, 2015) en goedgekeurd door de Medisch Ethische Toetsingscommissie Twente (P12-26).
Patiënten
Ernstig vermoeide kankerpatiënten werden geworven tussen april 2013 en juli 2015 via online en offline kanalen (patiëntenorganisaties, inloophuizen, sociale media, kranten en gezondheidszorgprofessionals). Patiënten werden uitgenodigd om deel te nemen aan een online behandeling voor ernstige chronische vermoeidheid. Om deelnemers zonder voorkeur voor mindfulness-based interventies aan te trekken werd de inhoud van de behandelingen niet beschreven in het wervingsmateriaal. Geïnteresseerde patiënten konden zichzelf online registreren op een website. Patiënten (met allerlei typen kanker) werden geïncludeerd wanneer zij: (1) hun kankerbehandeling met curatieve intentie minimaal drie maanden voorafgaand aan deelname hadden afgerond en sindsdien leden aan ernstige vermoeidheid (≥ 35 op de subschaal Checklist Individual Strenght – Fatigues Severity; CIS-FS; Vercoulen et al., 1994); (2) geen voormalige of huidige ernstige psychiatrische stoornissen hadden (zoals suïcidale neigingen of psychose); (3) 18 jaar of ouder waren; (4) geen terugkeer hadden van kanker tijdens hun deelname aan de studie; (5) geen middelenverslaving hadden; en (6) niet afhankelijk waren van een rolstoel gedurende hun dagelijkse activiteiten. Patiënten met niet-behandelbare comorbiditeit die mede de vermoeidheid kon veroorzaken (bijvoorbeeld reuma of diabetes) werden niet uitgesloten, teneinde de externe validiteit te vergroten.
Randomisatie en blindering
Deelnemers werden random toegewezen aan eMBCT, AAF of PE (1:1:1). Noch onderzoekers, noch deelnemers of therapeuten waren blind voor de conditie. Een onafhankelijke statisticus was blind voor de condities bij het controleren van de effectiviteitsanalyses.
Interventies
Alle drie de interventies duurden negen weken en zagen er als volgt uit:
- eMBCT. Het eMBCT-programma was gebaseerd op het MBCT-protocol, met specifieke aanpassingen voor mensen met kanker, zoals kankergerelateerde psycho-educatie en aangepaste bewegingsoefeningen. Een online sessie bestond uit psycho-educatie en mindfulnessoefeningen aan de hand van audiobestanden. Deelnemers werden aangemoedigd te oefenen en hun ervaringen op te schrijven in een dagboek. Op een vaste dag per week ontvingen zij geschreven feedback op deze oefeningen van hun behandelaar. Voor de eMBCT werd de gemiddelde tijdsinvestering geschat op vier uur per week.
- AAF. De AAF is een geprotocolleerde behandeling waarbij de deelnemer online wordt begeleid door een fysiotherapeut (Wolvers & Vollenbroek-Hutten, 2015). Deelnemers kregen een versnellingsmeter om inzicht te krijgen in hun fysieke activiteitpatronen. Op basis van hun activiteitenniveau gedurende de dag kregen deelnemers berichten op een smartphone om actiever of minder actief te worden. Daarnaast beschreven deelnemers hun ervaringen op de website en ontvingen ze wekelijks feedback van hun fysiotherapeut. De tijdsinvestering werd geschat op drie uur per week.
- PE. In de PE-conditie ontvingen deelnemers e-mails met psycho-educatie over mogelijke oorzaken van vermoeidheid, slaaphygiëne, het balanceren van energie gedurende de dag en hoe om te gaan met zorgelijke gedachten. Deelname bestond uit het lezen van deze e-mails. De tijdsinvestering werd geschat op tien minuten per week.
Vragenlijsten en meetmomenten
De primaire uitkomstmaat was ernst van vermoeidheid en werd gemeten met de CIS-FS (Vercoulen et al., 1994). Secundaire uitkomstmaten waren positief en negatief affect (Positive and Negative Affect Schedule; Watson, Clark, & Tellegen, 1988) en psychische klachten (Hospital Anxiety and Depression Scale; HADS; Zigmond & Snaith, 1983). Vragenlijsten werden afgenomen vóór de randomisatie (T0), twee weken na einde interventie (T1), zes maanden na baseline (T2) en twaalf maanden na baseline (T3). Alleen deelnemers in eMBCT en AAF vulden de vragenlijsten op T3 in; voor PE-deelnemers was de T2-meting de laatste vragenlijst.
Analyse
De poweranalyse liet zien dat er 165 deelnemers nodig zijn om een verschil te kunnen aantonen tussen eMBCT en AAF ten opzichte van PE. Longitudinale groeimodellen werden in Mplus (versie 7.31) toegepast op de data om te onderzoeken welk model het beste past bij de longitudinale uitkomsten. Vervolgens werd de effectiviteit van eMBCT en AAF ten opzichte van PE onderzocht door het beloop van de longitudinale uitkomsten van T0 tot en met T2 met elkaar te vergelijken. Hiervoor werden de intention-to-treat-data gebruikt, dus data van iedereen die was toegewezen tot de betreffende behandeling, of ze het programma nu wel of niet hebben afgemaakt.
Daarnaast is de klinische verandering onderzocht door de proportie te berekenen van deelnemers die klinisch relevant verbeteren op de CIS-FS. Hiervoor werden de reliable change index (RCI) en een cut-off-score van de CIS-FS (< 28) gebruikt. Berekend werd het aantal deelnemers dat was hersteld (voldeed aan zowel cut-off als RCI-criteria), verbeterd was (voldeed aan RCI-criteria in de richting van minder vermoeidheid), onveranderd bleef (niet voldeed aan RCI-criteria) of verslechterd was (voldeed aan RCI-criteria in de richting van toename vermoeidheid).
Om te onderzoeken of de verbetering na deelname aan eMBCT en AAF stabiel bleef in de negen maanden na behandeling werd wederom een groeimodel geschat, ditmaal aan de hand van een Bayesiaanse schattingsprocedure. In dit model werd, voor eMBCT en AAF apart, een kwadratische groeicurve van de interventieperiode geschat, met aansluitend een lineaire groeicurve van de follow-upperiode.
Resultaten
Patiënten
Van de 360 patiënten die zich hadden aangemeld, namen er uiteindelijk 169 deel aan de studie (voor het stroomdiagram, zie figuur 1). Deelnemers werden random toegewezen aan eMBCT (n = 55), AAF (n = 62) of PE (n = 50). Voor de demografische en klinische kenmerken, zie tabel 1. Uitval in de drie condities was aanzienlijk: 38% in eMBCT, 18% in AAF en 6% in PE.
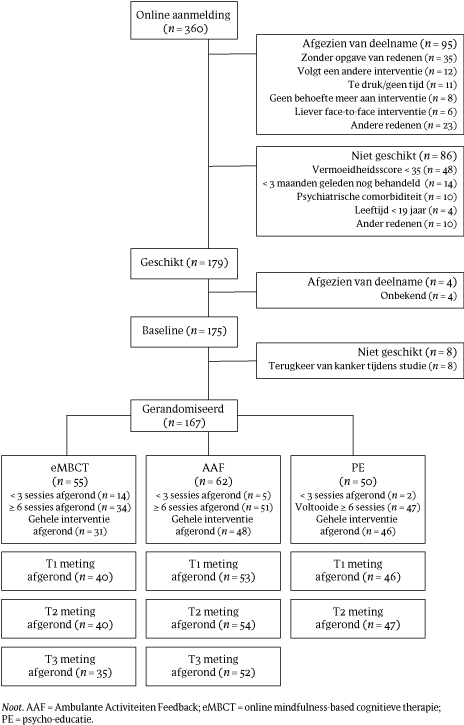
Figuur 1 Studie Fitter na kanker: stroomdiagram
Tabel 1 Studie Fitter na kanker: demografische en klinische kenmerken op baseline
| Totaal | eMBCT | AAF | PE | ||
|---|---|---|---|---|---|
| n = 167 n (%) | n = 55 n (%) | n = 62 n (%) | n = 50 n (%) | ||
| Geslacht, vrouw | 123 (73,7) | 39 (70,9) | 44 (71,0) | 40 (80,0) | |
| Leeftijd in jaren, M (SD) | 55,0 (10,3) | 51,4 (12,0) | 54,5 (9,3) | 56,5 (8,4) | |
| Woont samen met partner en/of kinderen | 144 (86,2) | 48 (87,3) | 57 (91,9) | 39 (78,0) | |
| Opleiding* | |||||
| Hoog | 108 (64,7) | 32 (58,2) | 38 (61,3) | 38 (76,0) | |
| Middel | 53 (31,7) | 19 (34,5) | 22 (35,5) | 12 (24,0) | |
| Laag | 6 (3,6) | 4 (7,3) | 2 (3,2) | 0 (0) | |
| Kankerdiagnose | |||||
| Borstkanker | 79 (47,3) | 25 (45,5) | 25 (40,3) | 29 (58,0) | |
| Voortplantingsorganen | 25 (15,0) | 8 (14,5) | 11 (17,7) | 6 (12,0) | |
| Longkanker | 5 (3,0) | 1 (1,8) | 4 (6,5) | 0 (0) | |
| Spijsverteringsorganen | 16 (9,6) | 3 (5,5) | 11 (17,7) | 2 (4,0) | |
| Bloed/beenmerg/(non-)hodgkin | 32 (19,2) | 12 (21,8) | 13 (21,0) | 7 (14,0) | |
| Huidkanker | 4 (2,4) | 0 (0) | 2 (3,2) | 2 (4,0) | |
| Anders | 31 (18,6) | 10 (18,2) | 12 (19,4) | 9 (18,0) | |
| > 5 jaar sinds diagnose (n = 166) | 68 (41,0) | 23 (41,8) | 28 (45,2) | 17 (34,0) | |
| Overige medische informatie | |||||
| Terugkeer van kanker | 13 (7,8) | 5 (9,1) | 1 (1,6) | 7 (14,0) | |
| Erfelijke vorm van kanker | 6 (3,7) | 0 (0,0) | 4 (6,5) | 2 (4,0) | |
| Lymfenknopen aangedaan | 72 (43,1) | 22 (40,0 ) | 25 (40,3) | 25 (50,0) | |
| Gemetastaseerd | 22 (13,2) | 7 (12,7) | 8 (12,9) | 7 (14,0) | |
| Type kankerbehandeling | |||||
| Operatie | 132 (79,0) | 37 (67,3) | 53 (85,5) | 42 (84,0) | |
| Chemotherapie | 116 (69,5) | 38 (69,1) | 41 (66,1) | 38 (76,0) | |
| Radiotherapie | 98 (58,7) | 37 (67,3) | 29 (46,8) | 32 (64,0) | |
| Hormoontherapie | 53 (31,7) | 16 (29,1) | 18 (29,0) | 19 (38,0) | |
| Immunotherapie | 12 (7,2) | 6 (10,9) | 3 (4,8) | 3 (6,0) | |
| Stamceltransplantatie | 9 (5,4) | 4 (7,3) | 2 (3,2) | 3 (6,0) | |
| Anders | 3 (1,8) | 2 (3,6) | 0 (0,0) | 1 (2,0) | |
Noot. AAF = Ambulante Activiteiten Feedback; eMBCT = online mindfulness-based cognitieve therapie; PE = psycho-educatie.
* 'Laag' is basisonderwijs en lager voortgezet onderwijs; 'Middel' is hoger voortgezet onderwijs en middelbaar beroepsonderwijs; 'Hoog' is hoger beroepsonderwijs en wetenschappelijk onderwijs.
Effecten van eMBCT en AAF
Het beloop van vermoeidheid verschilde tussen de groepen. Bij zowel eMBCT als AAF nam de vermoeidheid sterker af dan bij PE (zie tabel 2). Bij eMBCT en AAF was het beloop vergelijkbaar. Op basis van de RCI was de proportie deelnemers die (klinisch) betrouwbaar herstelden 21% in AAF, 9% in eMBCT en 2% in PE. Het deel dat verbeterde was 49% in eMBCT, 66% in AAF en 12% in PE.
Voor psychische klachten, positief affect en negatief affect bleek een lineair model met hellingvarianties van nul het beste te passen bij de data. In alle drie de condities namen psychische klachten en negatief affect significant af, terwijl positief affect significant toenam. Er waren geen verschillen in beloop tussen de groepen.
Tabel 2 Studie Fitter na kanker: gemiddelde scores en significantie van de driearmige vergelijking op T2
| eMBCT | AAF | PE | p | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| N | M | SD | N | M | SD | N | M | SD | |||
| CIS-FS | |||||||||||
| T0 | 55 | 42,8 | 7,9 | 62 | 43,2 | 6,7 | 50 | 40,3 | 8,9 | ||
| T1 | 40 | 34,1 | 10,1 | 53 | 31,9 | 9,9 | 46 | 38,3 | 10,5 | ||
| T2 | 40 | 34,8 | 10,0 | 54 | 32,4 | 9,1 | 47 | 38,3 | 9,5 | < 0,001 | |
| T3 | 35 | 34,0 | 9,9 | 52 | 32,2 | 8,7 | |||||
| HADS | |||||||||||
| T0 | 55 | 14,3 | 5,7 | 62 | 13,8 | 7,3 | 50 | 14,7 | 7,3 | ||
| T1 | 38 | 10,0 | 5,1 | 53 | 9,4 | 5,4 | 46 | 11,7 | 6,8 | ||
| T2 | 38 | 11,2 | 5,9 | 52 | 10,5 | 5,2 | 47 | 11,4 | 6,5 | n.s. | |
| T3 | 35 | 12,1 | 6,6 | 49 | 9,9 | 6,2 | |||||
| PANAS pos | |||||||||||
| T0 | 55 | 28,7 | 6,8 | 62 | 31,2 | 7,3 | 50 | 29,4 | 7,6 | ||
| T1 | 38 | 34,1 | 7,1 | 53 | 35,8 | 5,6 | 46 | 33,0 | 9,1 | ||
| T2 | 38 | 33,6 | 8,2 | 52 | 35,4 | 6,5 | 47 | 34,0 | 8,6 | n.s. | |
| T3 | 34 | 32,4 | 7,5 | 49 | 35,7 | 6,7 | |||||
| PANAS neg | |||||||||||
| T0 | 55 | 21,2 | 6,8 | 62 | 20,9 | 7,6 | 50 | 20,7 | 8,7 | ||
| T1 | 38 | 17,9 | 6,2 | 53 | 17,1 | 6,1 | 46 | 18,4 | 6,8 | ||
| T2 | 38 | 19,6 | 7,9 | 52 | 18,2 | 6,2 | 47 | 17,8 | 7,6 | n.s. | |
| T3 | 34 | 20,0 | 7,7 | 49 | 17,9 | 7,4 | |||||
Noten. AAF = Ambulante Activiteiten Feedback; CIS-FR = Checklist Individual Strenght – Fatigues Severity; eMBCT = online mindfulness-based cognitieve therapie; HADS = Hospital Anxiety and Depression Scale; PANAS = Positive and Negative Affect Schedule (positief en negatief); PE = psycho-educatie.
Er is geen p-waarde beschikbaar op T3, omdat de longitudinale modellen alleen het beloop hebben geanalyseerd binnen de groep en niet het verschil tussen de groepen.
Langetermijneffecten
Gedurende de follow-upperiode van negen maanden na behandeling bleven de vermoeidheidsklachten stabiel bij zowel eMBCT- als AAF-deelnemers. Ook psychische klachten, positief affect en negatief affect bleven stabiel in de follow-upperiode na beide interventies.
Studie BeMind
Wanneer patiënten niet op vaste tijden naar een locatie kunnen of willen afreizen, lijkt eMBCT een goed alternatief voor MBCT. Samen met het Radboud Universitair Medisch Centrum onderzocht het HDI in de studie BeMind de effectiviteit van zowel MBCT als eMBCT ten opzichte van gebruikelijke zorg.
Methode
Design
De studie BeMind studie is een multicentra, driearmige trial, waarin eMBCT en MBCT werden vergeleken met een controlegroep die gebruikelijke zorg kreeg. Direct na de interventieperiode van drie maanden werden deelnemers uit de controlegroep geloot naar eMBCT of MBCT. Het trialprotocol was al eerder gepubliceerd (Compen et al., 2015) en goedgekeurd door de Commissie Mensgebonden Onderzoek Arnhem Nijmegen (2013/542).
Patiënten
Patiënten met kanker, of genezen van kanker, die last hadden van psychische klachten werden geworven om mee te doen aan een mindfulnessonderzoek. Werving vond plaats tussen april 2014 en december 2015 via gezondheidszorgprofessionals in instituten voor psychosociale oncologie (Helen Dowling Instituut, Bilthoven; Ingeborg Douwes Centrum, Amsterdam; De Vruchtenburg, Leiden; Het Behouden Huys, Haren) en ziekenhuizen (Radboud Universitair Medisch Centrum, Nijmegen; Jeroen Bosch Ziekenhuis, 's Hertogenbosch), via patiëntenorganisaties, en via online en offline media. Patiënten (met allerlei typen kanker, in elk stadium van de ziekte, en wel of niet onder behandeling) werden geïncludeerd wanneer zij: (1) leden aan psychische klachten (≥ 11 op de HADS; Zigmond & Snaith, 1983); (2) een computer konden gebruiken en internettoegang hadden; (3) zowel aan MBCT als eMBCT konden deelnemen; (4) de Nederlandse taal beheersten; (5) geen ernstige psychiatrische stoornissen hadden (zoals suïcidaliteit of psychose); (6) geen verandering in psychotropische medicatie hadden ondergaan in een periode van drie maanden voor baseline; en (7) niet eerder hadden deelgenomen aan vier of meer sessies van een MBI.
Randomisatie en blindering
Deelnemers werden random toegewezen aan MBCT, eMBCT of controlegroep (1:1, 2:1) via een randomisatiewebsite. De toekenning lag op 1,2 voor eMBCT, omdat er in de online training meer drop-out werd verwacht. De onderzoeker die de gestandaardiseerde psychiatrische interviews afnam bij deelnemers was niet op de hoogte van de randomisatie.
Interventies
- eMBCT. Voor de studie BeMind werd het protocol Minder Moe naast de MBCT-protocollen van de andere deelnemende centra gelegd. Op basis hiervan werd een protocol ontwikkeld dat identiek was voor de eMBCT en MBCT. Op deze manier was het programma geschikter voor mensen die angst en depressie als belangrijkste klacht hadden, in plaats van vermoeidheid. Het online format was identiek aan dat van de eMBCT in de FNK-studie.
- MBCT. Het MBCT-programma werd face-to-face aangeboden in een groep van acht tot twaalf deelnemers. Het bestond uit acht sessies van 2,5 uur, een stiltedag van zes uur en dagelijks thuis oefenen gedurende 45 minuten. Net als in eMBCT bestond het programma uit psycho-educatie en mindfulnessoefeningen. Daarnaast hadden deelnemers de gelegenheid om ervaringen met elkaar uit te wisselen over de oefeningen.
- Gebruikelijke zorg. Gebruikelijke zorg bestond uit alle gezondheidszorg die deelnemers normaal gesproken zouden ontvangen. Behalve deelname aan een MBI mochten deelnemers alle zorg ontvangen naar wens.
Vragenlijsten en meetmomenten
De primaire uitkomstmaat was ernst van psychische klachten, zoals angst en depressie, en werd gemeten met de HADS (Zigmond & Snaith, 1983). Secundaire uitkomstmaten waren onder andere het aanwezig zijn van een psychiatrische stoornis. Deze werd geclassificeerd met het Gestructureerde Klinische Interview voor DSM-IV-TR as 1 (SCID-1; Spitzer, Williams, Gibbon, & First, 1992). Andere secundaire uitkomstmaten waren angst voor terugkeer van kanker (Fear of Cancer Recurrence Inventory; Simard & Savard, 2009), rumineren (Rumination and Reflection Questionnaire; Trapnell & Campbell, 1999), gezondheidsgerelateerde kwaliteit van leven (mentale en fysieke subschaal van de Short-Form Health Survey; Ware Jr, Kosinski, & Keller, 1996), mindfulnessvaardigheden (Five Facet Mindfulness Questionnaire – Short Form; Bohlmeijer, ten Klooster, Fledderus, Veehof, & Baer, 2011) en positieve mentale gezondheid (Mental Health Continuum – Short Form; Keyes, 2005). Vragenlijsten werden afgenomen vóór de randomisatie (T0), een week na einde interventie (T1), zes maanden na baseline (T2) en twaalf maanden na baseline (T3).
Analyses
De poweranalyse liet zien dat er 245 deelnemers nodig zijn om een verschil te kunnen aantonen tussen eMBCT en MBCT ten opzichte van de controlegroep. Om de effectiviteit van MBCT en eMBCT te onderzoeken werden in SPSS (versie 22) lineaire mixed modellen toegepast op de intention-to-treat-data op T0 en T1.
Daarnaast is met de RCI de klinische verandering onderzocht door de proportie te berekenen van deelnemers die klinisch relevant waren verbeterd op de HADS. Deelnemers werden gecategoriseerd als 'verbeterd', 'onveranderd' of 'verslechterd'. Of er meer patiënten verbeterden in de eMBCT en MBCT dan in de gebruikelijke zorggroep (in termen van RCI en remissie van psychiatrische diagnose) werd bepaald met een chikwadraattoets.
Om effecten op de lange termijn te bepalen, werden de data van patiënten die eMBCT/MBCT volgden na de controlegroep gecombineerd met data van patiënten die direct waren toegewezen aan eMBCT/MBCT. We gebruikten wederom lineaire mixed modellen om het beloop van T0 tot en met T3 te analyseren.
Resultaten
Patiënten
Van de 532 patiënten die zich hadden aangemeld, namen uiteindelijk 245 patiënten deel aan de studie (voor het stroomdiagram, zie figuur 2). Deelnemers werden geloot naar MBCT (n = 77), eMBCT (n = 90) of gebruikelijke zorg (n = 78). De drie groepen verschilden niet van elkaar in termen van demografische en klinische kenmerken (zie tabel 3). Ook waren er geen verschillen tussen de groepen in gebruik van gezondheidszorg, met uitzondering van het aantal deelnemers dat dagbehandeling (bijvoorbeeld chemotherapie) ontving: dat was hoger in de gebruikelijke zorggroep (10% in MBCT, 17% in eMBCT en 29% in GZ, p = 0,020). De uitval in eMBCT (30%) was significant hoger dan in MBCT (17%, p = 0,047).
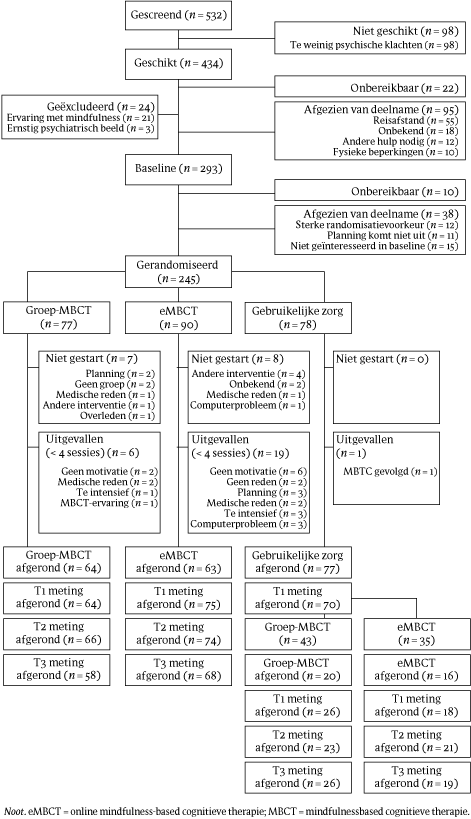
Figuur 2 Studie BeMind: stroomdiagram
Tabel 3 Studie BeMind: demografische en klinische kenmerken op baseline
| Totaal | MBCT | eMBCT | TAU | p | ||
|---|---|---|---|---|---|---|
| n = 245 n (%) | n = 77 n (%) | n = 90 n (%) | n = 78 n (%) | |||
| Geslacht, vrouw | 210 (85,7) | 67 (87,0) | 77 (85,6) | 66 (84,6) | 0,912 | |
| Leeftijd in jaren, M (SD) | 51,7 (10,7) | 52,1 (11,4) | 52,4 (10,7) | 50,4 (9,9) | 0,464 | |
| Getrouwd/in een relatie | 202 (82,4) | 65 (84,4) | 76 (84,4) | 61 (78,2) | 0,491 | |
| Kinderen | 169 (69,0) | 48 (62,3) | 65 (72,2) | 56 (71,8) | 0,314 | |
| Opleiding* | 0,451 | |||||
| Hoog | 166 (67,8) | 54 (70,1) | 56 (62,2) | 56 (71,8) | ||
| Middel | 77 (31,4) | 22 (28,6) | 34 (37,8) | 21 (26,9) | ||
| Laag | 2 (0,8) | 1 (1,3) | 0 (0,0) | 1 (1,3) | ||
| Kankerdiagnose | 0,724 | |||||
| Borstkanker | 151 (61,6) | 53 (68,8) | 53 (58,9) | 45 (57,7) | ||
| Gynaecologische kanker | 18 (7,3) | 2 (2,6) | 9 (10,0) | 7 (9,0) | ||
| Prostaatkanker | 16 (6,5) | 6 (7,8) | 7 (7,8) | 3 (3,8) | ||
| Darmkanker | 12 (4,9) | 4 (5,2) | 4 (4,4) | 4 (5,1) | ||
| Non-hodgkin | 11 (4,5) | 1 (1,3) | 3 (3,3) | 7 (9,0) | ||
| Huidkanker | 5 (2,0) | 1 (1,3) | 3 (3,3) | 1 (1,3) | ||
| Schildklierkanker | 4 (1,6) | 1 (1,3) | 1 (1,1) | 2 (2,6) | ||
| Blaaskanker | 4 (1,6) | 1 (1,3) | 2 (2,2) | 1 (1,3) | ||
| Neuro-endocriene tumor | 4 (1,6) | 1 (1,3) | 2 (2,2) | 1 (1,3) | ||
| Anders | 20 (8,2) | 7 (9,1) | 6 (6,7) | 7 (9,0) | ||
| Jaren sinds diagnose | 3,5 (4,7) | 3,9 (5,7) | 3,3 (4,0) | 3,2 (4,3) | 0,616 | |
| Behandelintentie | 0,472 | |||||
| Curatief | 206 (84,1) | 68 (88,3) | 74 (82,2) | 64 (82,1) | ||
| Palliatief | 39 (15,9) | 9 (11,7) | 16 (17,8) | 14 (17,9) | ||
| Behandeling bij inclusie | 0,694 | |||||
| Geen | 133 (53,1) | 43 (55,8) | 49 (54,4) | 41 (52,6) | ||
| Hormoonbehandeling | 79 (32,2) | 22 (28,6) | 28 (31,1) | 29 (37,2) | ||
| Combinatie | 12 (4,9) | 4 (5,2) | 4 (4,4) | 4 (5,1) | ||
| Immunotherapie | 9 (3,7) | 1 (1,3) | 5 (5,6) | 3 (3,8) | ||
| Radiotherapie | 8 (3,3) | 5 (6,5) | 3 (3,3) | 0 (0,0) | ||
| Chemotherapie | 4 (1,6) | 2 (2,6) | 1 (1,1) | 1 (1,3) | ||
Noot. eMBCT = online mindfulness-based cognitieve therapie; MBCT = mindfulness-based cognitieve therapie; TAU = treatment as usual.
* 'Laag' is basisonderwijs en lager voortgezet onderwijs; 'Middel' is hoger voortgezet onderwijs en middelbaar beroepsonderwijs; 'Hoog' is hoger beroepsonderwijs en wetenschappelijk onderwijs.
Effecten van MBCT en eMBCT
Vergeleken met de controlegroep rapporteerden patiënten in MBCT en eMBCT significant minder psychische klachten na de interventie, met kleine tot middelgrote effectgrootte (Cohens d van 0,45 en 0,71 respectievelijk; zie tabel 4). Op basis van de RCI was de proportie deelnemers die (klinisch) betrouwbaar verbeterden significant in MBCT versus gebruikelijke zorg (36% versus 14%; p = 0,004), en in eMBCT versus gebruikelijke zorg (37% versus 14%; p = 0,002). Verbetering in termen van een psychiatrische diagnose was in het voordeel van beide interventies vergeleken met de controlegroep, maar was niet statistisch significant (MBCT 32% versus 16%, p = 0,030; en eMBCT 29% versus 16%, p = 0,076).
Vergeleken met gebruikelijke zorg resulteerde deelname aan MBCT en eMBCT in een significante afname van angst voor terugkeer van kanker (Cohens d = 0,27 en 0,53) en van rumineren (Cohens d = 0,42 en 0,51) en een significante toename in mentale-gezondheidsgerelateerde kwaliteit van leven (Cohens d = 0,59 en 0,67), maar niet in fysieke-gezondheidsgerelateerde kwaliteit van leven. Ook resulteerde deelname aan beide interventies in een significante toename van mindfulnessvaardigheden (Cohens d = 0,47 en 0,82) en positieve mentale gezondheid (Cohens d = 0,12 en 0,44), in vergelijking met gebruikelijke zorg.
Tabel 4 Studie BeMind: gemiddelde scores en significantie van de driearmige vergelijking direct na de interventies en de tweearmige vergelijking op T3 van de primaire en secundaire uitkomstmaten
| MBCT | eMBCT | Gebruikelijke zorg | p | ||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| n | M | SD | n | M | SD | n | M | SD | |||
| HADS | |||||||||||
| T0 | 77 | 18,8 | 6,7 | 90 | 17,2 | 7,1 | 78 | 17,0 | 5,8 | ||
| T1 | 64 | 13,3 | 6,3 | 75 | 11,9 | 6,2 | 70 | 16,4 | 6,5 | < 0,001 | |
| T2 | 66 | 12,9 | 7,2 | 74 | 11,1 | 7,0 | |||||
| T3 | 58 | 12,6 | 6,7 | 68 | 9,6 | 6,4 | 0,049 | ||||
| FCRI | |||||||||||
| T0 | 77 | 21,5 | 6,6 | 90 | 21,2 | 5,8 | 77 | 21,1 | 7,3 | ||
| T1 | 64 | 18,1 | 6,5 | 75 | 17,3 | 7,3 | 68 | 20,7 | 7,1 | < 0,001 | |
| T2 | 66 | 16,7 | 5,4 | 74 | 16,3 | 5,5 | |||||
| T3 | 58 | 17,3 | 6,4 | 68 | 16,3 | 6,7 | 0,201 | ||||
| RRQ Rumineren | |||||||||||
| T0 | 77 | 44,0 | 8,0 | 90 | 43,1 | 8,2 | 77 | 42,7 | 8,6 | ||
| T1 | 64 | 37,6 | 8,2 | 75 | 36,8 | 8,9 | 68 | 41,7 | 8,9 | < 0,001 | |
| T2 | 66 | 37,3 | 7,6 | 74 | 35,4 | 8,3 | |||||
| T3 | 58 | 34,6 | 5,8 | 68 | 33,9 | 6,1 | 0,489 | ||||
| SF-12 Mentaal | |||||||||||
| T0 | 77 | 32,5 | 10,2 | 90 | 34,5 | 12,2 | 78 | 34,7 | 11,1 | ||
| T1 | 64 | 43,4 | 9,7 | 72 | 44,2 | 10,0 | 63 | 36,8 | 11,3 | < 0,001 | |
| T2 | 66 | 45,4 | 11,0 | 74 | 47,0 | 11,8 | |||||
| T3 | 58 | 46,5 | 11,5 | 68 | 48,9 | 10,6 | 0,182 | ||||
| SF-12 Fysiek | |||||||||||
| T0 | 77 | 46,1 | 8,9 | 90 | 45,6 | 10,3 | 78 | 45,4 | 8,2 | ||
| T1 | 64 | 48,2 | 8,5 | 72 | 48,2 | 10,5 | 63 | 45,2 | 9,8 | 0,343 | |
| T2 | 66 | 47,2 | 9,2 | 74 | 47,5 | 9,3 | |||||
| T3 | 58 | 48,3 | 9,4 | 68 | 47,8 | 10,5 | 0,610 | ||||
| FFMQ-SF | |||||||||||
| T0 | 77 | 72,4 | 9,7 | 90 | 76,4 | 10,9 | 77 | 75,8 | 11,2 | ||
| T1 | 64 | 82,0 | 10,4 | 75 | 85,5 | 11,9 | 70 | 77,3 | 11,8 | < 0,001 | |
| T2 | 66 | 81,3 | 11,5 | 74 | 86,8 | 11,9 | |||||
| T3 | 58 | 82,5 | 11,8 | 68 | 88,0 | 12,0 | |||||
| MHC-SF | |||||||||||
| T0 | 77 | 34,1 | 12,4 | 90 | 37,2 | 13,8 | 77 | 37,6 | 12,5 | ||
| T1 | 64 | 40,0 | 12,4 | 75 | 43,5 | 13,1 | 70 | 37,9 | 13,3 | 0,001 | |
| T2 | 66 | 39,7 | 13,7 | 74 | 46,2 | 11,8 | |||||
| T3 | 58 | 43,6 | 13,7 | 68 | 48,3 | 12,2 | 0,101 | ||||
Noot. eMBCT = online mindfulness-based cognitieve therapie; FCRI = Fear of Cancer Recurrence Inventory; FFMQ-SF = Five Facet Mindfulness Questionnaire – Short Form; HADS = Hospital Anxiety and Depression Scale; MBCT = mindfulness-based cognitieve therapie; MHC-SF = Mental Health Continuum – Short Form; RRQ = Rumination and Reflection Questionnaire; SF = Short-Form Health Survey.
Langetermijneffecten
Gedurende de follow-upperiode van negen maanden na deelname namen psychische klachten nog verder af in zowel MBCT als eMBCT (zie tabel 4). Wanneer beide interventies met elkaar worden vergeleken, is er een grotere afname in psychische klachten te zien na eMBCT dan na MBCT (Cohens d = 0,22).
In zowel MBCT als eMBCT nam rumineren significant af gedurende de follow-upperiode. Bovendien was er een significante toename in mentale-gezondheidsgerelateerde kwaliteit van leven en positieve mentale gezondheid. Angst voor terugkeer en fysieke-gezondheidsgerelateerde kwaliteit van leven veranderden niet na MBCT en eMBCT. Er waren geen verschillen tussen MBCT en eMBCT op de secundaire uitkomstmaten.
Discussie
De FNK-studie heeft aangetoond dat eMBCT en AAF allebei leiden tot statistisch significante en klinisch betrouwbare vermindering van vermoeidheid bij kankerpatiënten die kampen met CKV (Bruggeman-Everts et al., 2017). In de periode na de behandeling blijft deze afname stabiel (Wolvers et al., 2016). De BeMind-studie heeft laten zien dat zowel groeps-MBCT als online MBCT leiden tot statistisch significante en klinisch betrouwbare vermindering van psychische klachten bij mensen met kanker (Compen et al., 2018). In de periode na de behandeling nemen de klachten nog verder af. Op de lange termijn lijkt eMBCT zelfs meer te helpen dan mindfulnessgroepen op locatie (Cillessen et al., 2018). Kortom, op basis van beide studies kunnen we concluderen dat eMBCT effectief is in het verminderen van vermoeidheid, angst en depressie.
Deze bevindingen bevestigen eerdere resultaten over de effectiviteit van MBI's bij mensen met kanker (Piet et al., 2012; Shaw et al., 2018). Hoewel de groepssetting belangrijk wordt geacht voor MBI's (Schellekens et al., 2016, 2017), laten deze studies zien dat een individuele eMBCT met beperkte begeleiding door een therapeut ook effectief is. Dit verbetert de toegankelijkheid van MBI's voor mensen met kanker. Op de langere termijn lijkt eMBCT zelfs effectiever dan mindfulnessgroepen. Dit zou kunnen komen doordat er vanaf de start van de online MBCT een groter beroep wordt gedaan op de zelfstandigheid van de deelnemers. Ze hebben geen steun van de groep. Bovendien kunnen online deelnemers de informatie en oefeningen tot zich nemen op momenten die hen goed uitkomen. Beide factoren kunnen ertoe bijdragen dat deelnemers de informatie beter in zich opnemen en meer mindfulness beoefenen. Voortijdig stoppen komt bij eMBCT echter vaker voor dan bij AAF of MBCT. Er is door de onderzoekers ook kwalitatief onderzoek gedaan naar onder andere de redenen voor uitval. Deze informatie is gebruikt om de kwaliteit van de behandelingen en ook het ontwerp van eMBCT verder te verbeteren (Compen et al., 2017).
Werkingsmechanismen
Naast de effectiviteit hebben we ook de werkingsmechanismen van de interventies onderzocht. Uit de FNK-studie blijkt dat gevoel van controle over de vermoeidheid – in hoeverre men denkt de vermoeidheid te kunnen veranderen – het werkingsmechanisme bleek te zijn van zowel eMBCT als AAF. In vergelijking met PE versterkte deelname aan eMBCT en AAF het gevoel van controle; dit hing samen met minder vermoeidheid direct na de interventie. De veranderingen in mindfulness, slaapkwaliteit en angst voor terugkeer van kanker bleken geen werkingsmechanismen te zijn.
In de BeMind-studie bleken mindfulnessvaardigheden, angst voor terugkeer van kanker en rumineren een mediërende rol te spelen bij eMBCT en MBCT. De toename in mindfulnessvaardigheden, afname in angst voor terugkeer van kanker en in rumineren gedurende de interventie voorspelden minder psychische klachten negen maanden na het einde van de behandelingen.
In beide studies bleek ook de werkrelatie tussen de therapeut en patiënt een belangrijke rol te spelen. De therapeutische relatie omvat overeenstemming over taken en doelen van de behandeling en de band tussen therapeut en cliënt. Beide studies lieten zien dat de werkrelatie verbeterde gedurende de behandelingen (eMBCT, AAF, MBCT) en dat de werkrelatie samenhing met een afname in klachten.
Sterkten en beperkingen
Een sterk punt van beide studies is dat de manier van werven erg gericht is op de patiënt. In plaats van consecutief te werven – wat vaak heel tijdsintensief en belastend kan zijn voor onderzoekers en zorgprofessionals – konden patiënten zichzelf doorverwijzen (Thewes et al., 2018). Daarnaast volgden de interventies van de verschillende behandelingen strikte protocollen en werden ze begeleid door gekwalificeerde behandelaars.
Een beperking van beide studies is dat er niet voldoende deelnemers zijn geïncludeerd om de onderzochte interventies direct met elkaar te vergelijken (eMBCT versus AAF; MBCT versus eMBCT) en er zo achter te komen welk type behandeling beter werkt; daarvoor is namelijk een veel grotere steekproef nodig. Net als bij ander psycho-oncologisch onderzoek, bestond de grote meerderheid van deelnemers in beide studies uit vrouwen met borstkanker. Hoewel dit in lijn is met patiënten in de klinische praktijk, waar ook een groot deel bestaat uit vrouwen met borstkanker, beperkt dit mogelijk de generaliseerbaarheid naar patiënten met een andere vorm van kanker.
Klinische implicaties
Op basis van de FNK-studie en BeMind-studie kunnen we concluderen dat eMBCT effectief is in het verminderen van vermoeidheid, angst en depressie bij mensen met kanker. Sinds 2009 wordt eMBCT (het programma Minder Moe) ook aangeboden in de klinische praktijk van het HDI. Wat in beide studies opviel, is dat ongeveer een derde van de deelnemers voortijdig stopte met het eMBCT-programma. Redenen hiervoor waren de intensiteit van het programma, moeite met het gebruik van de online therapie en behoefte aan face-to-facecontact. Op basis van deze feedback heeft het HDI het programma verbeterd om uitval in de klinische praktijk te verminderen. Daarnaast heeft de therapeut in de eerste weken meer contact met de deelnemer, zo nodig telefonisch, om eventuele vragen te beantwoorden en patiënten beter te ondersteunen bij het gebruik van het programma.
Bovendien kan het aanbieden van het MBCT-programma in blended vorm een uitkomst bieden. Dat betekent dat delen van face-to-face groeps-MBCT worden gecombineerd met delen van het online programma. Online elementen zouden kunnen helpen het groepsprogramma op de lange termijn effectiever te maken en meer behandelcontact kan helpen om vroegtijdig stoppen in de eMBCT te voorkomen.
Literatuur
- American Psychiatric Association (APA). (2014). Handboek voor de classificatie van psychische stoornissen (DSM-5). Nederlandse vertaling van Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition. Amsterdam: Boom.
- Andersson, G. (2016). Internet-delivered psychological treatments. Annual Review of Clinical Psychology, 12, 157-179.
- Berger, A. M., Mooney, K., Alvarez-Perez, A., Breitbart, W. S., Carpenter, K. M., Cella, D., … Smith, C. (2015). Cancer-related fatigue: Version 2.2015. Journal of the National Comprehensive Cancer Network, 13, 1012-1039.
- Bohlmeijer, E., ten Klooster, P. M., Fledderus, M., Veehof, M., & Baer, R. (2011). Psychometric properties of the Five Facet Mindfulness Questionnaire in depressed adults and development of a short form. Assessment, 18, 308-320.
- Bruggeman-Everts, F. Z., van der Lee, M. L., & de Jager-Meezenbroek, E. (2015). Web-based individual mindfulness-based cognitive therapy for cancer-related fatigue: A pilot study. Internet Interventions, 2, 200-213.
- Bruggeman-Everts, F. Z., Wolvers, M. D. J., van de Schoot, R., Vollenbroek-Hutten, M. M. R., & van der Lee, M. L. (2017). Effectiveness of two web-based interventions for chronic cancer-related fatigue compared to an active control condition: Results of the 'Fitter na kanker' randomized controlled trial. Journal of Medical Internet Research, 19, e336.
- Cillessen, L., Schellekens, M. P. J., van de Ven, M. O. M., Donders, A. R. T., Compen, F. R., Bisseling, E. M., … Speckens, A. E. M. (2018). Consolidation and prediction of long-term treatment effect of group and online mindfulness-based cognitive therapy for distressed cancer patients. Acta Oncologica, 57, 1293-1302.
- Colleoni, M., Mandala, M., Peruzzotti, G., Robertson, C., Bredart, A., & Goldhirsch, A. (2000). Depression and degree of acceptance of adjuvant cytotoxic drugs. The Lancet, 356, 1326-1327.
- Compen, F. R., Bisseling, E., Schellekens, M., Donders, R., Carlson, L., van der Lee, M., & Speckens, A. (2018). Face-to-face and internet-based mindfulness-based cognitive therapy compared with treatment as usual in reducing psychological distress in patients with cancer: A multicenter randomized controlled trial. Journal of Clinical Oncology: Official Journal of the American Society of Clinical Oncology, JCO2017765669.
- Compen, F. R., Bisseling, E. M., Schellekens, M. P., Jansen, E. T., van der Lee, M. L., & Speckens, A. E. (2017). Mindfulness-based cognitive therapy for cancer patients delivered via internet: Qualitative study of patient and therapist barriers and facilitators. Journal of Medical Internet Research, 19, e407.
- Compen, F. R., Bisseling, E. M., van der Lee, M. L., Adang, E. M. M., Donders, A. R. T., & Speckens, A. E. M. (2015). Study protocol of a multicenter randomized controlled trial comparing the effectiveness of group and individual internet-based mindfulness-based cognitive therapy with treatment as usual in reducing psychological distress in cancer patients: The BeMind study. BMC Psychology, 3, 27.
- Egede, L. E. (2007). Major depression in individuals with chronic medical disorders: Prevalence, correlates and association with health resource utilization, lost productivity and functional disability. General Hospital Psychiatry, 29, 409-416.
- Goedendorp, M. M., Gielissen, M. F. M., Verhagen, C. A. H. H. V. M., & Bleijenberg, G. (2013). Development of fatigue in cancer survivors: A prospective follow-up study from diagnosis into the year after treatment. Journal of Pain and Symptom Management, 45, 213-222.
- Kabat-Zinn, J. (2013). Full catastrophe living, revised edition: How to cope with stress, pain and illness using mindfulness meditation. UK: Hachette.
- Keyes, C. L. M. (2005). Mental illness and/or mental health? Investigating axioms of the complete state model of health. Journal of Consulting and Clinical Psychology, 73, 539-548.
- Mitchell, A. J., Chan, M., Bhatti, H., Halton, M., Grassi, L., Johansen, C., & Meader, N. (2011). Prevalence of depression, anxiety, and adjustment disorder in oncological, haematological, and palliative-care settings: A meta-analysis of 94 interview-based studies. The Lancet Oncology, 12, 160-174.
- Piet, J., Würtzen, H., & Zachariae, R. (2012). The effect of mindfulness-based therapy on symptoms of anxiety and depression in adult cancer patients and survivors: A systematic review and meta-analysis. Journal of Consulting and Clinical Psychology, 80, 1007-1020.
- Prieto, J. M., Blanch, J., Atala, J., Carreras, E., Rovira, M., Cirera, E., & Gastó, C. (2002). Psychiatric morbidity and impact on hospital length of stay among hematologic cancer patients receiving stem-cell transplantation. Journal of Clinical Oncology, 20, 1907-1917.
- Schellekens, M. P. J., Jansen, E. T. M., Willemse, H. H. M. A., van Laarhoven, H. W. M., Prins, J. B., & Speckens, A. E. M. (2016). A qualitative study on mindfulness-based stress reduction for breast cancer patients: How women experience participating with fellow patients. Supportive Care in Cancer, 24, 1813-1820.
- Schellekens, M. P. J., Tamagawa, R., Labelle, L. E., Speca, M., Stephen, J., Drysdale, E., … Carlson, L. E. (2017). Mindfulness-based cancer recovery (MBCR) versus supportive expressive group therapy (SET) for distressed breast cancer survivors: Evaluating mindfulness and social support as mediators. Journal of Behavioral Medicine, 40, 414-422.
- Segal, Z. V., Williams, J. M. G., & Teasdale, J. D. (2002). Mindfulness-based cognitive therapy for depression: A new approach to preventing relapse. New York, NY: Guilford Press.
- Shaw, J. M., Sekelja, N., Frasca, D., Dhillon, H. M., & Price, M. A. (2018). Being mindful of mindfulness interventions in cancer: A systematic review of intervention reporting and study methodology. Psycho-Oncology, 27, 1162-1171.
- Simard, S., & Savard, J. (2009). Fear of Cancer Recurrence Inventory: Development and initial validation of a multidimensional measure of fear of cancer recurrence. Supportive Care in Cancer, 17, 241.
- Speca, M., Carlson, L. E., Goodey, E., & Angen, M. (2000). A randomized wait-list controlled trial: The effects of MBSR program on mood and symptoms of stress in cancer outpatients. Psychosomatic Medicine, 62, 613-622.
- Spitzer, R. L., Williams, J. B. W., Gibbon, M., & First, M. B. (1992). The Structured Clinical Interview for DSM-III-R (SCID): I: History, rationale, and description. Archives of General Psychiatry, 49, 624-629.
- Thewes, B., Rietjens, J. A. C., van den Berg, S. W., Compen, F. R., Abrahams, H., Poort, H., … Prins, J. B. (2018). One way or another: The opportunities and pitfalls of self‐referral and consecutive sampling as recruitment strategies for psycho‐oncology intervention trials. Psycho-Oncology, 27, 2056-2059.
- Trapnell, P. D., & Campbell, J. D. (1999). Private self-consciousness and the five-factor model of personality: Distinguishing rumination from reflection. Journal of Personality and Social Psychology, 76, 284.
- van der Lee, M. L., & Garssen, B. (2012). Mindfulness-based cognitive therapy reduces chronic cancer-related fatigue: A treatment study. Psycho-Oncology, 21, 264-272.
- Vercoulen, J. H. M. M., Swanink, C. M. A., Fennis, J. F. M., Galama, J. M. D., van der Meer, J. W. M., & Bleijenberg, G. (1994). Dimensional assessment of chronic fatigue syndrome. Journal of Psychosomatic Research, 38, 383-392.
- Ware Jr, J. E., Kosinski, M., & Keller, S. D. (1996). A 12-Item Short-Form Health Survey: Construction of scales and preliminary tests of reliability and validity. Medical Care, 34, 220-233.
- Watson, D., Clark, L. A., & Tellegen, A. (1988). Development and validation of brief measures of positive and negative affect: The PANAS scales. Journal of Personality and Social Psychology, 54, 1063-1070.
- Wolvers, M. D., Bruggeman-Everts, F. Z., van de Schoot, R., Vollenbroek-Hutten, M. M., & van der Lee, M. L. (2016). Long-term effects of two internet interventions for chronic cancer-related fatigue (PhD thesis M. D. Wolvers, pp. 111-131). Enschede: Universiteit Twente.
- Wolvers, M. D., Bruggeman-Everts, F. Z., van der Lee, M. L., van de Schoot, R., & Vollenbroek-Hutten, M. M. (2015). Effectiveness, mediators, and effect predictors of internet interventions for chronic cancer-related fatigue: The design and an analysis plan of a 3-armed randomized controlled trial. JMIR Research Protocols, 4, e77.
- Wolvers, M. D., & Vollenbroek-Hutten, M. M. (2015). An mHealth intervention strategy for physical activity coaching in cancer survivors. In Proceedings of the 1st International Workshop on Personalisation and Adaptation in Technology for Health (PATH 2015). 23rd conference on User Modeling, Adaptation and Personalization. Dublin: CEUR-WS.
- Zernicke, K. A., Campbell, T. S., Speca, M., McCabe-Ruff, K., Flowers, S., Dirkse, D. A., & Carlson, L. E. (2013). The eCALM Trial-eTherapy for cancer applying mindfulness: Online mindfulness-based cancer recovery program for underserved individuals living with cancer in Alberta: Protocol development for a randomized wait-list controlled clinical trial. BMC Complementary and Alternative Medicine, 13, 34.
- Zigmond, A. S., & Snaith, R. P. (1983). The Hospital Anxiety and Depression Scale. Acta Psychiatrica Scandinavica, 67, 361-370.
Noot
- 1.Dit artikel bespreekt de belangrijkste resultaten van de studies Fitter na kanker en BeMind. Het is een bewerking van Bruggeman-Everts, Wolvers, van de Schoot, Vollenbroek-Hutten, & van der Lee, 2017; Cillessen et al., 2018; Compen et al., 2017; en Wolvers, Bruggeman-Everts, van de Schoot, Vollenbroek-Hutten, & van der Lee, 2016.
 © 2009-2026 Uitgeverij Boom Amsterdam
© 2009-2026 Uitgeverij Boom Amsterdam
De artikelen uit de (online)tijdschriften van Uitgeverij Boom zijn auteursrechtelijk beschermd. U kunt er natuurlijk uit citeren (voorzien van een bronvermelding) maar voor reproductie in welke vorm dan ook moet toestemming aan de uitgever worden gevraagd:
Behoudens de in of krachtens de Auteurswet van 1912 gestelde uitzonderingen mag niets uit deze uitgave worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm of op enige wijze, hetzij elektronisch, mechanisch door fotokopieën, opnamen of enig andere manier, zonder voorafgaande schriftelijke toestemming van de uitgever.
Voor zover het maken van kopieën uit deze uitgave is toegestaan op grond van artikelen 16h t/m 16m Auteurswet 1912 jo. Besluit van 27 november 2002, Stb 575, dient men de daarvoor wettelijk verschuldigde vergoeding te voldoen aan de Stichting Reprorecht te Hoofddorp (postbus 3060, 2130 KB, www.reprorecht.nl) of contact op te nemen met de uitgever voor het treffen van een rechtstreekse regeling in de zin van art. 16l, vijfde lid, Auteurswet 1912.
Voor het overnemen van gedeelte(n) uit deze uitgave in bloemlezingen, readers en andere compilatiewerken (artikel 16, Auteurswet 1912) kan men zich wenden tot de Stichting PRO (Stichting Publicatie- en Reproductierechten, postbus 3060, 2130 KB Hoofddorp, www.cedar.nl/pro).
No part of this book may be reproduced in any way whatsoever without the written permission of the publisher.
Inloggen VGCt en VVGT
Leden van de VGCt en de VVGT loggen in via de site van hun vereniging. Als u op die site bent ingelogd als lid, vindt u daar een button naar het Tijdschrift voor Gedragstherapie.
English
Behavioral Therapy: Journal for Behavioral Therapy and Cognitive Therapy ISSN 0167-7454
Information in English can be found here.







