Inhoud
'Het heeft wel degelijk zin'
Samenvatting
Demoralisatie wordt gekenmerkt door gevoelens van hopeloosheid, hulpeloosheid, wanhoop en isolatie, te midden waarvan iemand slechts probeert te overleven (Costanza et al., 2020). Demoralisatie komt vaak voor bij patiënten met een stoornis in middelengebruik. Dit artikel beschrijft het concept demoralisatie, de prevalentie ervan bij verschillende patiëntengroepen en het specifieke risico voor mensen met stoornis in middelengebruik. Tevens bespreekt het artikel de uitdagingen bij het herkennen en classificeren van demoralisatie, de impact op behandeluitkomsten, en het belang van vroegtijdige identificatie en interventie.
Kernboodschappen voor de klinische praktijk
- Het herkennen van demoralisatie is essentieel om de behandeleffectiviteit en het welzijn van patiënten met een stoornis in middelengebruik te verbeteren.
- Gedemoraliseerde patiënten projecteren vaak negatieve gevoelens op zorgverleners, wat de interactie kan bemoeilijken en behandelresultaten nadelig kan beïnvloeden.
- Gebruik van de Demoralisatieschaal, samen met een klinisch oordeel, helpt bij vroege identificatie van demoralisatie, waardoor destructief gedrag verminderd en behandelresultaten verbeterd kunnen worden.
Inleiding
Patiënten met een stoornis in middelengebruik lopen een verhoogd risico op demoralisatie (Robinson, Kissane, Brooker, Hempton et al., 2016). Middelengebruik gaat vaak gepaard met destructieve en ongezonde levenspatronen. Deze patiënten ervaren vaak problemen op somatisch, sociaal-maatschappelijk en psychisch gebied (de Weert-van Oene & de Jong, 2019). Vergeleken met mensen zonder psychische aandoeningen hebben zij een relatief lage frustratietolerantie, en relatief hoge niveaus van woede, angst en agressie (Substance Abuse and Mental Health Services Administration, 2020; Hogarth et al., 2017; Koob, 2006). Vaak hebben ze moeite met het omgaan met stressvolle gebeurtenissen of met het nastreven van doelen in hun leven (Fenley & Williams, 1991; Koob et al., 1998). Veel patiënten krijgen daardoor een hopeloos en hulpeloos gevoel over hun toekomst en hun vooruitzichten. Deze psychologische aspecten van verslaving zijn nauw verbonden met de kenmerken van demoralisatie (de Weert et al., 2017).
In psychiatrische populaties wordt een hoge prevalentie van demoralisatie gezien (Tecuta et al., 2015). Onderzoek naar demoralisatie bij opioïde-afhankelijke patiënten toonde aan dat zulke patiënten op alle subschalen van de Demoralisatieschaal opvallend hogere scores behaalden dan kankerpatiënten (de Jong et al., 2008). Studies toonden een prevalentie van 43% (van Tongeren et al., 2022) tot 86% (de Weert-van Oene & de Jong, 2019) in patiënten met een stoornis in middelengebruik en bijkomende psychiatrische stoornissen.
Demoralisatie is een gemoedstoestand gekenmerkt door hopeloosheid, hulpeloosheid, wanhoop en isolement (Costanza et al., 2020). Voor patiënten met schizofrenie is een cognitief model ontwikkeld dat zich richt op overdreven negatieve verwachtingen over eigen capaciteiten en sociale uitstoting (zie figuur 1; Staring & van der Gaag, 2010). Dit model geeft inzicht in de negatieve gevolgen van demoralisatie op patiënten met schizofrenie.
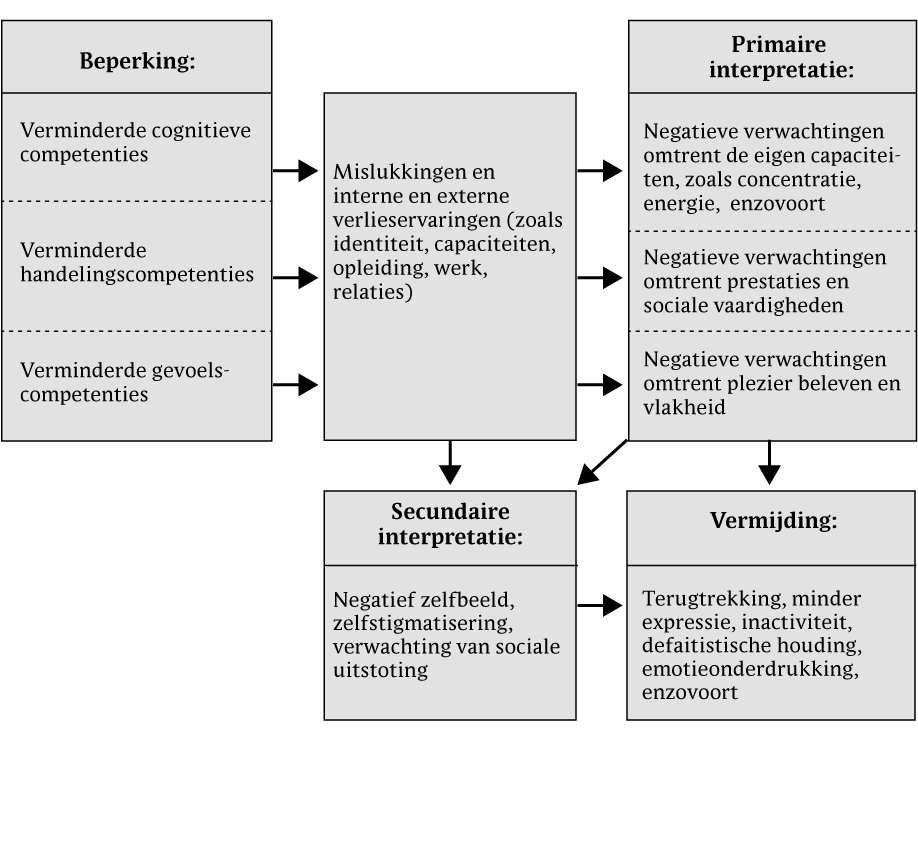
Figuur 1 Cognitief model van demoralisatie (Staring & van der Gaag, 2010)
Wanneer we kijken naar wat er uit de literatuur bekend is over demoralisatie bij patiënten met middelenafhankelijkheid, zien we veel overeenkomsten met het cognitief model voor patiënten met schizofrenie. Beide groepen ervaren – wanneer zij gedemoraliseerd zijn – een verlies in perspectief, oftewel een doel in het leven (Kissane et al., 2004). Als iemand er herhaaldelijk niet in slaagt om te stoppen met middelengebruik, kan dit leiden tot aangeleerde hulpeloosheid (Zhang et al., 2016). Hulpeloosheid wordt ervaren als falen en kan leiden tot terugval in middelengebruik. Patiënten blijven piekeren, worden inactief en er ontstaat geen nieuw aangepast toekomstperspectief. Lage verwachtingen over bijvoorbeeld de eigen cognitieve competenties overheersen: 'Ik kan mijn emoties niet onder controle krijgen' (Koob, 2006) of: 'Ik heb moeite om mijn doelen te plannen' (Fenley & Williams, 1991; Koob et al., 1998). Ook handelingscompetenties gaan tekortschieten: 'Het lukt me toch niet om te stoppen met middelengebruik' (Zhang et al., 2016), evenals de gevoelscompetenties: 'Ik ben afgevlakt' of: 'Ik kan nergens meer van genieten' (Costanza et al., 2020; Staring & van der Gaag, 2010). Er is vaak een gebrek aan copingvaardigheid, het zelfvertrouwen is aangetast, en gevoelens van onmacht en betekenisloosheid overheersen. Een gedemoraliseerd persoon voelt zich niet in staat om zich onder tegenspoed staande te houden en is ervan doordrongen niet te voldoen aan eigen of andermans verwachtingen. Daardoor hebben gedemoraliseerde personen moeite met stressvolle situaties en voelen zij zich machteloos om betekenisvolle veranderingen in hun leven aan te brengen (Berardelli et al., 2019). Het model van figuur 1 maakt schematisch inzichtelijk wat demoralisatie doet bij een gedemoraliseerde patiënt en kan ook toegepast worden bij patiënten met een stoornis in middelengebruik.
Verschillende studies laten zien dat demoralisatie een belangrijke voorspeller van suïcidaliteit kan zijn. Zo is er een sterke positieve correlatie tussen demoralisatie en suïcidale gedachten bij patiënten die een psychiatrische afdeling voor spoedeisende hulp bezoeken, wat benadrukt dat hogere demoralisatiescores samenhangen met meer suïcidale gedachten (Costanza et al., 2020). Aan de andere kant wordt gezien dat bij psychiatrisch opgenomen patiënten niet demoralisatie maar inzicht in de ziekte significant geassocieerd is met een hoger suïcidaal risico (Berardelli et al., 2021). Deze bevindingen benadrukken de noodzaak van een differentiële diagnose en contextspecifieke interventies om suïcidaal gedrag effectief te kunnen voorspellen en voorkomen (Costanza et al., 2020). Vroegtijdige identificatie van demoralisatie kan een sleutelrol spelen bij het verminderen van destructief gedrag, zoals terugval in drugsgebruik en suïcidaal gedrag.
Het is belangrijk om demoralisatie te onderscheiden van depressie, aangezien ze weliswaar overlap vertonen, maar niet identiek zijn (Clarke & Kissane, 2002; de Figueiredo, 1993; Mehnert et al., 2011). Depressie en demoralisatie zijn belangrijke voorspellers van suïcidaliteit, maar ze opereren via verschillende mechanismen. Depressie leidt tot suïcidaliteit door anhedonie en een algeheel verlies van motivatie (Clarke & Kissane, 2002; de Figueiredo, 1993), terwijl demoralisatie tot suïcidaliteit leidt door gevoelens van hulpeloosheid en verlies van betekenis en richting (Belvederi Murri et al., 2020; Bobevski et al., 2022). Het is belangrijk voor zorgverleners om beide factoren te herkennen en te behandelen, teneinde het risico op suïcidaliteit effectief te kunnen verminderen.
Belang van het herkennen van demoralisatie
Er zijn meerdere redenen waarom het zo belangrijk is demoralisatie te herkennen. Het verminderen van demoralisatie kan verlichting geven van symptomen en persoonlijk herstel bevorderen, en daarmee mogelijk ook het herkrijgen van controle over middelengebruik bewerkstelligen (de Weert-van Oene & de Jong, 2019). Demoralisatie hangt ook samen met motivatie voor behandeling. Als demoralisatie niet vermindert, zullen verdere therapeutische interventies minder effectief zijn (de Jong et al., 2008).
Het is daarnaast belangrijk om te beseffen dat demoralisatie niet alleen de patiënt negatief beïnvloedt, maar ook een effect heeft op de relatie tussen patiënt en zorgverlener. Gedemoraliseerde patiënten projecteren hun gevoelens van demoralisatie op hun zorgverlener (de Jong et al., 2008). Als gevolg hiervan kunnen gevoelens van wanhoop bij de zorgverlener toenemen, wat ertoe kan leiden dat deze gaat proberen de interactie met de gedemoraliseerde patiënt te vermijden (de Figueiredo, 1993; Koekkoek et al., 2008). Om demoralisatie te overwinnen, heeft de patiënt behoefte aan meer betrokkenheid van zijn hulpverlener. Daarom is herkenning van demoralisatie door zowel patiënt als professional belangrijk om de negatieve gevolgen ervan te verminderen, en ook om de patiënt te ondersteunen bij het bereiken van persoonlijke doelen en het bevorderen van zijn kwaliteit van leven. Een dergelijke herkenning kan het beste worden bereikt binnen een ondersteunende therapeutische relatie, gekenmerkt door open communicatie over ieders percepties, gevoelens en ervaringen.
Verschillende behandelingen kunnen helpen om demoralisatie te verminderen. Een artikel van Wozniewicz en Cosci (2023) biedt een overzicht van de effecten van behandelingen op demoralisatie bij open studies. Er blijkt uit dat er bij specifieke doelgroepen enig bewijs is voor het verminderen van demoralisatie door middel van cognitieve gedragstherapie (CGT), welzijnstherapie, counseling bij palliatieve zorg thuis en waardigheidstherapie. Daarnaast kan een enkele dosis psilocybine, in combinatie met psychotherapie, effectief zijn. Patiënten met cyclothymische stoornissen en demoralisatie reageren doorgaans beter op klinische behandelingen.
Identificeren van demoralisatie
Het is dus belangrijk dat zorgverleners in staat zijn om demoralisatie bij patiënten tijdig te identificeren (Clarke & Kissane, 2002; de Jong et al., 2008). Aangezien demoralisatie in de loop van de tijd fluctueert en afhankelijk is van contextuele invloeden, is het moeilijk om haar nauwkeurig te identificeren. Het gebruik van gevalideerde zelfrapportage-instrumenten, in combinatie met het klinische oordeel van zorgverleners, kan bijdragen aan vroege identificatie van demoralisatie vanuit het perspectief van zowel patiënt als zorgverlener (van Tongeren et al., 2022). Op basis van de uitkomsten van dit proces kunnen interventies op maat worden opgenomen in het behandelplan van de patiënt om demoralisatie tegen te gaan. Vroegtijdige identificatie en interventie met betrekking tot demoralisatie – als onderdeel van een proces van gedeelde besluitvorming – kunnen helpen om therapietrouw te verbeteren, destructief gedrag te verminderen en behandelresultaten te verbeteren.
Demoralisatie kan worden vastgesteld met verschillende meetinstrumenten (Sansone & Sansone, 2010), zoals de Diagnostic Criteria for Psychosomatic Research (DCPR) en de Demoralization Scale uit de Restructured Clinical Scales van de MMPI-2. Een veelgebruikt meetinstrument is de Demoralisatieschaal (DS) (de Jong et al., 2008; Kissane et al., 2004). Dit instrument biedt een dimensionale beoordeling van demoralisatie en kan helpen bij het identificeren van patiënten die aanzienlijke psychologische nood ervaren (Wozniewicz & Cosci, 2023).
De DS is specifiek ontworpen om de kernaspecten van demoralisatie te meten. Met behulp van 24 items, bestaande uit vijf factoren, meet de DS: verlies van betekenis en doel (vijf items), dysforie (vijf items), ontmoediging (zes items), hulpeloosheid (vier items) en gevoel van falen (vier items) (Kissane et al., 2004). Patiënten geven aan hoe vaak ze deze gevoelens hadden in de afgelopen 2 weken. Deze worden gescoord met behulp van een vijfpunts-likertschaal, variërend van 0 ('nooit') tot 4 ('altijd'). Hogere scores duiden op hogere niveaus van demoralisatie. De minimale score is 0 en de maximale score 96.
Deze schaal is vertaald en gevalideerd naar het Nederlands (de Jong et al., 2008; Geesink, 2005). Hij heeft psychometrische eigenschappen die vergelijkbaar zijn met de Engelse versie en die voldoende betrouwbaarheid en validiteit vertonen. In de onderzoekspopulatie van patiënten met comorbide stoornissen waren de schaalbetrouwbaarheden als volgt: Cronbachs α was 0,79 voor dysforie; 0,77 voor ontmoediging; 0,82 voor hulpeloosheid; 0,61 voor gevoel van falen; 0,82 voor verlies van betekenis en doel; en 0,92 voor de totale demoralisatiescore.
In eerder onderzoek (de Weert et al., 2017) is een afkapwaarde van 25 vastgesteld voor de totaalscore op de Demoralisatieschaal. Boven deze afkapwaarde kan worden gesproken van 'klinisch significante demoralisatie', eronder van 'normaalwaarden'. Deze score is iets lager dan die eerder genoemd is door anderen (Kissane et al., 2004). De afkapwaarde van 25 is echter empirisch verkregen in eerder onderzoek bij patiënten met een stoornis in middelengebruik.
Inmiddels is er een vernieuwde, verkorte versie van de Demoralisatieschaal, namelijk de DS-II. De DS-II bestaat uit 16 items, die beoordeeld worden op een driepunts-likertschaal, variërend van 0 ('nooit'), 1 ('soms') tot 2 ('vaak'). De aanpassing van een vijfpunts- naar een driepunts-likertschaal in de DS-II werd ingegeven door bevindingen uit Rasch-analyse, waaruit bleek dat de oorspronkelijke schaal verstoorde drempels vertoonde. Door de antwoordopties samen te voegen tot 'nooit', 'soms' en 'vaak' werd deze verstoring gecorrigeerd, wat leidde tot een verbeterde meetnauwkeurigheid en schaalbetrouwbaarheid (Robinson, Kissane, Brooker, Michael et al., 2016). Hogere scores vanuit de DS-II duiden op een hoger niveau van demoralisatie (scorebereik 0-32). De DS-II omvat twee acht-itemfactoren: (1) Zingeving en doel, en (2) Distress en copingvaardigheden. De DS-II heeft een goede interne betrouwbaarheid (α = 0,89). Een score van 0-3 wijst op een lage mate van demoralisatie, van 4-10 op een lichte mate van demoralisatie, en van ≥ 11 op een hoge mate van demoralisatie (Robinson, Kissane, Brooker, Michael et al., 2016). In het kader hierna wordt de Demoralisatieschaal weergegeven.
Demoralisatieschaal
De volgende uitspraken gaan over uw zelfwaardering en hoe u zich de afgelopen 2 weken hebt gevoeld. Wilt u telkens aangeven in welke mate u het eens bent met de uitspraak, door het hokje van uw keuze aan te kruisen? Er bestaan geen foute antwoorden.
Wanneer u de indruk hebt dat uw antwoord niet bij de antwoordcategorieën staat, kies dan het hokje dat uw antwoord het beste benadert. U mag per vraag slechts één hokje aankruisen. Wilt u alle vragen beantwoorden?
| Nooit | Zelden | Soms | Vaak | Altijd | |
|---|---|---|---|---|---|
| 0 | 1 | 2 | 3 | 4 | |
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
| |||||
|
Noot. Nederlandse vertaling van de originele Engelstalige versie (Kissane et al., 2004). Tussen haakjes de items van de korte versie (DS-II) (Robinson, Kissane, Brooker, Hempton et al., 2016). De DS-II maakt gebruik van een driepuntsschaal (0 'Nooit'; 1 'Soms'; 2 'Vaak').
Conclusie
Patiënten met een stoornis in middelengebruik lopen een verhoogd risico op demoralisatie. Demoralisatie zou volgens ons een belangrijke focus moeten zijn in psychotherapeutische behandelingen. Het tijdig herkennen van demoralisatie is belangrijk om de negatieve gevolgen van deze ervaring te verminderen. Vroege identificatie kan helpen om de therapietrouw te verbeteren, destructief gedrag te verminderen en behandelresultaten te verhogen.
Het advies is om een valide beoordelingsinstrument te gebruiken voor het identificeren van demoralisatie, zoals de Demoralisatieschaal (DS). Dit instrument kan bijdragen aan een betere prognose en behandeling van patiënten. Aangezien demoralisatie fluctueert en afhankelijk is van contextuele invloeden, wordt geadviseerd gevalideerde zelfrapportage-instrumenten (zoals de DS) te gebruiken in combinatie met het klinische oordeel van zorgverleners.
Het structureel uitvragen van de mate van demoralisatie is zeer zinvol. Pas dit bijvoorbeeld toe tijdens de standaard evaluaties en op indicatie vaker. Dit kan de gezamenlijke besluitvorming tussen professional en patiënt verbeteren. Net zoals gedeelde besluitvorming (shared decision making, SDM) helpt om een behandeling te starten, de werkrelatie te verbeteren, de therapietrouw te verhogen en de effectiviteit van de behandeling te verbeteren, kan deze methode ook worden toegepast om een interventie te ontwerpen die gericht is op het delen van de inschatting van de mate waarin een patiënt gedemoraliseerd is en op het maken van een plan om de patiënt te remoraliseren.
Referenties
- Belvederi Murri, M., Caruso, R., Ounalli, H., Zerbinati, L., Berretti, E., Costa, S., Recla, E., Folesani, F., Kissane, D., Nanni, M. G., & Grassi, L. (2020). The relationship between demoralization and depressive symptoms among patients from the general hospital: Network and exploratory graph analysis. Journal of Affective Disorders, 276, 137-146. https://doi.org/10.1016/j.jad.2020.06.074
- Berardelli, I., Innamorati, M., Sarubbi, S., Rogante, E., Erbuto, D., De Pisa, E., Costanza, A., Del Casale, A., Pasquini, M., Lester, D., & Pompili, M. (2021). Are demoralization and insight involved in suicide risk? An observational study on psychiatric inpatients. Psychopathology, 54, 127-135. https://doi.org/10.1159/000515056
- Berardelli, I., Sarubbi, S., Rogante, E., Hawkins, M., Cocco, G., Erbuto, D., Lester, D., & Pompili, M. (2019). The role of demoralization and hopelessness in suicide risk in schizophrenia: A review of the literature. Medicina (Kaunas, Lithuania), 55, 200. https://doi.org/10.3390/medicina55050200
- Bobevski, I., Kissane, D., McKenzie, D., Murphy, G., Perera, C., Payne, I., Lennon, J., Michael, N., Grossman, C., & Franco, M. (2022). The Demoralization Interview: Reliability and validity of a new brief diagnostic measure among medically ill patients. General Hospital Psychiatry, 79, 50-59. https://doi.org/10.1016/j.genhosppsych.2022.10.002
- Clarke, D. M., & Kissane, D. W. (2002). Demoralization: its phenomenology and importance. Australian and New Zealand Journal of Psychiatry, 36, 733-742.
- Costanza, A., Baertschi, M., Richard-Lepouriel, H., Weber, K., Berardelli, I., Pompili, M., & Canuto, A. (2020). Demoralization and its relationship with depression and hopelessness in suicidal patients attending an emergency department. International Journal of Environmental Research and Public Health, 17. https://doi.org/10.3390/ijerph17072232
- de Figueiredo, J. M. (1993). Depression and demoralization: Phenomenologic differences and research perspectives. Comprehensive Psychiatry, 34, 308-311. https://doi.org/10.1016/0010-440x(93)90016-w
- de Jong, C. A. J., Kissane, D. W., Geessink, R. J., & van der Velden, D. (2008). Demoralization in opioid dependent patients: A comparative study with cancer patients and community subjects. The Open Addiction Journal, 1, 7-9. https://doi.org/10.2174/1874941000801010007
- de Weert-van Oene, G. H., & de Jong, C. A. J. (2019). Demoralisatie bij patiënten met alcoholafhankelijkheid en comorbide psychiatrische stoornissen. Tijdschrift voor Psychiatrie, 61, 84-91.
- de Weert, G. H., Markus, W., Kissane, D. W., & de Jong, C. A. J. (2017). Demoralization in patients with substance use and co-occurring psychiatric disorders. Journal of Dual Diagnosis, 13, 136-143. https://doi.org/10.1080/15504263.2017.1287457
- Fenley, J. M., & Williams, J. E. (1991). A comparison of perceived self among drug addicts and nonaddicts. The International Journal of the Addictions, 26, 973-979. https://doi.org/10.3109/10826089109058934
- Geesink, R. (2005). Demoralization in a normal population: Validation of the Demoralization Scale. [Master thesis]. Radboud University.
- Hogarth, L., Mathew, A. R., & Hitsman, B. (2017). Current major depression is associated with greater sensitivity to the motivational effect of both negative mood induction and abstinence on tobacco-seeking behavior. Drug and Alcohol Dependence, 176, 1-6. https://doi.org/10.1016/j.drugalcdep.2017.02.009
- Kissane, D. W., Wein, S., Love, A., Lee, X. Q., Kee, P. L., & Clarke, D. M. (2004). The Demoralization Scale: A report of its development and preliminary validation. Journal of Palliative Care, 20, 269-276.
- Koekkoek, B., van Meijel, B., Schene, A., & Hutschemaekers, G. (2008). Clinical problems in the long-term care of patients with chronic depression. Journal of Advanced Nursing, 62, 689-697. https://doi.org/10.1111/j.1365-2648.2008.04645.x
- Koob, G. F. (2006). The neurobiology of addiction: A neuroadaptational view relevant for diagnosis. Addiction, 101, 23-30. https://doi.org/10.1111/j.1360-0443.2006.01586.x
- Koob, G. F., Sanna, P. P., & Bloom, F. E. (1998). Neuroscience of addiction. Neuron, 21, 467-476. https://doi.org/10.1016/s0896-6273(00)80557-7
- Mehnert, A., Vehling, S., Hocker, A., Lehmann, C., & Koch, U. (2011). Demoralization and depression in patients with advanced cancer: Validation of the German version of the demoralization scale. Journal of Pain and Symptom Management, 42, 768-776. https://doi.org/10.1016/j.jpainsymman.2011.02.013
- Robinson, S., Kissane, D. W., Brooker, J., Hempton, C., Michael, N., Fischer, J., Franco, M., Sulistio, M., Clarke, D. M., Ozmen, M., & Burney, S. (2016). Refinement and revalidation of the demoralization scale: The DS-II-external validity. Cancer, 122, 2260-2267. https://doi.org/10.1002/cncr.30012
- Robinson, S., Kissane, D. W., Brooker, J., Michael, N., Fischer, J., Franco, M., Hempton, C., Sulistio, M., Pallant, J. F., Clarke, D. M., & Burney, S. (2016). Refinement and revalidation of the demoralization scale: The DS-II-internal validity. Cancer, 122, 2251-2259. https://doi.org/10.1002/cncr.30015
- Sansone, R. A., & Sansone, L. A. (2010). Demoralization in patients with medical illness. Psychiatry (Edgmont), 7, 42-45.
- Staring, A. B. P., & van der Gaag, M. (2010). Cognitieve gedragstherapie voor demoralisatie bij schizofrenie. Tijdschrift voor Gedragstherapie en Cognitieve Therapie, 43, 205-224.
- Substance Abuse and Mental Health Services Administration. (2020). Key substance use and mental health indicators in the United States: Results from the 2019 National Survey on Drug Use and Health. www.samhsa.gov/data/report/2019-nsduh-annual-national-report
- Tecuta, L., Tomba, E., Grandi, S., & Fava, G. A. (2015). Demoralization: A systematic review on its clinical characterization. Psychological Medicine, 45, 673-691. https://doi.org/10.1017/S0033291714001597
- van Tongeren, M. J., Markus, W., Stringer, B., de Man, J. M., de Jong, C. A. J., & van Meijel, B. (2022). Clinical judgement versus self-rating of demoralization in outpatients with a substance-use disorder: A cross-sectional study. Perspectives in Psychiatric Care, 58, 1138-1143. https://doi.org/10.1111/ppc.12912
- Wozniewicz, A., & Cosci, F. (2023). Clinical utility of demoralization: A systematic review of the literature. Clinical Psychology Review, 99, 102227. https://doi.org/10.1016/j.cpr.2022.102227
- Zhang, Y., Feng, B., Geng, W., Owens, L., & Xi, J. (2016). 'Overconfidence' versus 'helplessness': A qualitative study on abstinence self-efficacy of drug users in a male compulsory drug detention center in China. Substance Abuse Treatment, Prevention, and Policy, 11, 29. https://doi.org/10.1186/s13011-016-0073-2
 © 2009-2025 Uitgeverij Boom Amsterdam
© 2009-2025 Uitgeverij Boom Amsterdam
De artikelen uit de (online)tijdschriften van Uitgeverij Boom zijn auteursrechtelijk beschermd. U kunt er natuurlijk uit citeren (voorzien van een bronvermelding) maar voor reproductie in welke vorm dan ook moet toestemming aan de uitgever worden gevraagd:
Behoudens de in of krachtens de Auteurswet van 1912 gestelde uitzonderingen mag niets uit deze uitgave worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm of op enige wijze, hetzij elektronisch, mechanisch door fotokopieën, opnamen of enig andere manier, zonder voorafgaande schriftelijke toestemming van de uitgever.
Voor zover het maken van kopieën uit deze uitgave is toegestaan op grond van artikelen 16h t/m 16m Auteurswet 1912 jo. Besluit van 27 november 2002, Stb 575, dient men de daarvoor wettelijk verschuldigde vergoeding te voldoen aan de Stichting Reprorecht te Hoofddorp (postbus 3060, 2130 KB, www.reprorecht.nl) of contact op te nemen met de uitgever voor het treffen van een rechtstreekse regeling in de zin van art. 16l, vijfde lid, Auteurswet 1912.
Voor het overnemen van gedeelte(n) uit deze uitgave in bloemlezingen, readers en andere compilatiewerken (artikel 16, Auteurswet 1912) kan men zich wenden tot de Stichting PRO (Stichting Publicatie- en Reproductierechten, postbus 3060, 2130 KB Hoofddorp, www.cedar.nl/pro).
No part of this book may be reproduced in any way whatsoever without the written permission of the publisher.
Inloggen VGCt en VVGT
Leden van de VGCt en de VVGT loggen in via de site van hun vereniging. Als u op die site bent ingelogd als lid, vindt u daar een button naar het Tijdschrift voor Gedragstherapie.
English
Behavioral Therapy: Journal for Behavioral Therapy and Cognitive Therapy ISSN 0167-7454
Information in English can be found here.







